Что может быть при панкреатите последствия
В современной медицине насчитывается множество опасных заболеваний, переходящих в хронические, ведущих к осложнению и инвалидности, а в запущенной форме – к летальному исходу. По статистике, панкреатит – распространённое явление. Диагноз острого панкреатита выявляется ежегодно у более 50 тыс. больных в РФ. В основном, подвержены этому мужчины.
Чем опасен панкреатит? По ряду причин возникает уменьшение проходимости в проточных каналах поджелудочной железы, развивается воспаление. Вещества, выделяемые железой, предназначены для попадания в двенадцатиперстную кишку, а при изменениях функциональности остаются в железе и начинают уничтожение (самопереваривание) железы. Нарушается цикл по выработке ферментов и гормонов, регулирующих жизнедеятельность организма. Процесс сопровождается выделением токсинов, которые, попадая в кровь, затрагивают прочие органы, нанося вред, изменяя и разрушая ткани.
Поджелудочная железа
Острый панкреатит
Это воспаление в поджелудочной железе, протекающее в острой интенсивной форме. По причине алкоголизма острая форма выявляется в 35-75% случаев (зависит от местности). От жёлчнокаменной болезни – 45%. Смешанные причины – 10%. По неустановленным факторам – 10%.
Опасные явления острого панкреатита
Опасность острой формы заболевания начинается с приступов, которые способны развиться мгновенно и длиться от нескольких часов до нескольких суток. Причём, чем сильнее поражена железа, тем дольше по времени продолжается приступ.
Часто во время приступа развивается постоянная рвота, с частицами жёлчи, боли локализуются в верхней области живота, наступает обезвоживание. Боли отличаются такой силой, что это чревато развитием болевого шока у больного.
Появляются изменения кожного покрова в области живота и пупка, цвета лица. Язык преимущественно белого цвета, в тяжёлых случаях коричневый. Расширяются зрачки, образуется вздутие живота, темнеет моча, кал светлеет.
Для снижения риска развития тяжёлых осложнений и опасности для жизни требуется немедленное оказание медицинской помощи. Лечение проводится в стационаре.
Виды острого панкреатита:
- Отёчный – это отёк больного органа с небольшими участками некрозов в жировой ткани поблизости.
- Некротический – это обширный некроз самого органа с кровоизлияниями, в том числе вокруг него в жировых тканях.
При определённых факторах, например, лишнего отложения жира вокруг органа (ожирение) отёчный панкреатит легко переходит в некротический.
Осложнения после острого панкреатита
Чем опасен острый панкреатит? При неоказании должного лечения болезнь переходит из острой фазы в тяжёлую. Происходит сильная интоксикация от фермента трипсина, действие которого схоже с ядом змеи. Действия трипсина вызывают отёк мозга, работа почек нарушается.
Развитие некроза и дистрофия железы – это запущенная болезнь. Такое заболевание деструктивных форм (поражение токсинами, абсцесс, гнойные явления) приводит к смерти в 40-70% случаях.
После снятия острого течения болезни на поверхности железы и близко расположенных органов образуются язвочки, свищи, появляются эрозии местного характера, кистозные проявления. На почве перенесённой приступов заболевания развиваются нарушения нервной системы. У больных часто после алкогольной интоксикации на этом фоне происходит острый психоз.
После нескольких приступов острого панкреатита заболевание часто переходит в хроническую форму.
Хронический панкреатит
Форма заболевания прогрессирующая, с элементами склеротического воспаления, протекающая более полугода, считается хроническим панкреатитом. Течение болезни обнаруживает затяжной характер, постепенно развивается патология. Различают три формы развития:
- Лёгкая – когда протоки остаются без изменения, незначительное увеличение органа, небольшое изменение структуры.
- Умеренная – наличие кист менее 10 мм, неравномерность протока железы, инфильтрация (проникание веществ в орган на одну треть), неровные края и контуры, уплотнение стенок.
- Тяжёлая – наличие кист более 10 мм, неравномерно расширенный проток, полное изменение структуры и увеличение железы.
Процессы при хроническом панкреатите
В поджелудочной происходит застой секрета, так как протоки на выходе сужены, трипсин и другие ферменты активизируются внутри железы. Опасность хронического панкреатита в том, что происходит замещение основной ткани – паренхимы – на соединительную ткань, которая не способна к репродукции. Как следствие – экзокринная (недостаток ферментов) и эндокринная (дефицит инсулина) недостаточность.
Выработка нужных ферментов в должном количестве уменьшается. Вещества неспособны поступать в кишечник для переваривания пищи из-за изменений протоков.
Кишечник человека
Производство инсулина, необходимого для нормализации обмена веществ (метаболизма) – важная функция, но при нарушениях выработка гормона уменьшается или прекращается окончательно. Происходит самоуничтожение и развивается панкреонекроз. Ткани, клетки железы постепенно отмирают. Патологические изменения создают опасность разрушительного действия на прочие участки организма.
Опасные осложнения:
- механическая желтуха (при увеличении передней части поджелудочной);
- стеноз двенадцатиперстной кишки (сужение);
- гнойные явления – образование абсцессов органа и близко лежащих тканей или органов;
- воспаление стенок брюшины (перитонит);
- заражение крови (сепсис);
- кровотечение;
- холестаз (изменения оттока жёлчи);
- тромбоз вен селезёнки;
- сахарный диабет всех типов, включая тип 1;
- образование гематом, кист до 10 мм и более;
- рост опухолей;
- гиповолемический шок (потеря объёма крови, циркулирующей в сосудах, причём крайне быстрая);
- почечная недостаточность острой формы.
На общем фоне болезни развиваются кровоточивость дёсен, сыпь на коже, ломкость ногтей.
Изменения в ЖКТ
Нарастают нарушения в ЖКТ в виде расстройства кишечника, запоров, диареи, метеоризма, вздутия. По причине диареи наступает обезвоживание. Прогрессирующее воспаление провоцирует образования на стенках пищевода и желудка в виде многочисленных эрозийных бляшек.
Присутствует дискомфорт в области желудка, кишечника во время приёма нежелательных продуктов (солёной, жареной, жирной пищи), возникают колики. В тяжёлых случаях – непроходимость кишечника.
Нарушения в сердечно-сосудистой системе
В сердечной системе и сосудах присутствуют нарушения работы этих органов. Отмечается тахикардия (усиленное сердцебиение), кардиопатия (увеличение размеров сердца, сердечная недостаточность, нестабильный ритм сердца), снижается давление.
Сосуды сужаются, кислород не поступает в нужном количестве в органы, происходят спазмы сосудов. Ухудшается свёртываемость крови, возникают неожиданные носовые кровотечения.
Результаты нарушений дыхательной системы
Органы дыхания также подвержены нарушениям. Скапливается жидкость в плевре. Возможен отёк лёгких.
При простудах появляется большой риск быстрого развития пневмонии. Страдает дыхательная система, даже гортань.
Развитие онкологии
Страшный диагноз – рак поджелудочной железы – это последствия хронического панкреатита. Необходима резекция части поражённого участка либо удаление целиком. При удалении поражённого органа для нормальной функциональной деятельности организма потребуется пожизненно принимать препараты:
- заменяющие ферменты;
- липотропные (аминокислоты, участвующие в липидном и холестериновом обменах);
- инсулин (для нормализации уровня сахара в крови).
Панкреатит считается трудно поддающимся лечению, но, если принять меры вовремя, обнаружатся шансы приостановить разрушение. Соблюдение простых правил, постоянный приём препаратов и внимательное отношение к организму сократят последствия панкреатита, сберегут здоровье и жизнь.
Источник

Панкреатит – серьезное воспалительное заболевание поджелудочной железы. Проявляется эта болезнь тяжелой симптоматикой. При отсутствии своевременного эффективного лечения нередко развиваются серьезные последствия панкреатита. Многие из этих осложнений существенно ухудшают качество жизни пациента, приводят к инвалидности, некоторые даже опасны для жизни.
Чем опасен острый панкреатит?
Острое воспаление поджелудочной железы может быть диагностировано и у взрослого, и у ребенка. Развивается патология по многим причинам, чаще всего – на фоне злоупотребления алкоголем (чаще у мужчин, чем у женщин), вредной жирной пищей. Под воздействием этих патогенных факторов развивается воспаление, отечность, гиперемия тканей железы. Проявляется приступ опоясывающей болью в животе, профузной рвотой, не приносящей облегчения пациенту, и расстройством работы кишечника (диареей). Просвет панкреатических протоков сужается из-за отечности, и отток секрета поджелудочной железы в двенадцатиперстную кишку (ДПК) затрудняется. Вследствие этого развивается застой сока железы внутри самого органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Так происходит разрушение железы, нарушение его функций – экзокринной и эндокринной.
Осложнения острого панкреатита

Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости. В непосредственной близости от железы расположены многие внутренние органы: желудок, печень, желчный пузырь, двенадцатиперстная кишка, крупные кровеносные сосуды, а также сальниковая сумка (часть брюшной полости, образованная этими органами, связками между ними, а также структурами брюшины). Острое воспаление поджелудочной железы неминуемо отражается и на состоянии этих органов, вызывая следующие патологические состояния:
- абсцесс сальниковой сумки;
- сдавление холедоха (общего желчного протока), что вызывает механическую желтуху;
- появление кист, гнойников, свищей на внутренних органах;
- разрушение стенок сосудов и развитие внутреннего кровотечения;
- тромбозы вен (воротной, селезеночной, мезентериальной, портальной и других);
- перитонит (воспаление брюшины при распространении воспалительного процесса в брюшную полость, разрыве абсцессов, гнойников);
- при попадании продуктов распада и микроорганизмов в кровяное русло может развиться токсемия, сепсис (заражение крови);
- токсическая энцефалопатия – поражение головного мозга из-за влияния на него токсинов, особенно – при остром алкогольном панкреатите;
- шоковое состояние (по патогенезу шок бывает разным в зависимости от его причины: из-за сепсиса развивается инфекционно-токсический шок, вследствие интенсивного болевого синдрома – болевой шок, а после сильного кровотечения проявляется гиповолемический шок).
Вероятность летального исхода
Некоторые осложнения острого панкреатита очень опасны и могут привести к летальному исходу. Такие тяжелые последствия болезни, как шок, сепсис, внутреннее кровотечение, требуют немедленной госпитализации в клинику – в отделение хирургии или реанимации, так как они приводят к полиорганной недостаточности (печеночной, почечной), развитию комы. Для лечения абсцессов, перитонита, кровотечения из крупного сосуда необходимо хирургическое вмешательство, а затем – интенсивная терапия в условиях реанимационного отделения.

При недооценке тяжести состояния пациента, несвоевременной диагностике, отсутствии эффективной медицинской помощи вероятность летального исхода от осложнений острого панкреатита очень высока.
В чем опасность хронического панкреатита?
Острый панкреатит даже при правильном лечении может перейти в хронический воспалительный процесс. Хронический панкреатит протекает с периодами ремиссии и обострений. При каждом обострении патологического процесса погибают новые участки поджелудочной железы, и ее функции все больше и больше нарушаются, что постепенно приводит к развитию серьезных осложнений.
Необратимые изменения ЖКТ
Под влиянием постоянных обострений воспалительного процесса и разрушения клеток поджелудочной железы происходит замещение погибших участков органа соединительной тканью (рубцевание, фиброз или склероз поджелудочной железы) – это необратимое изменение анатомии и физиологии железы. Такие участки уже бесполезны в плане выполнения экзокринной или эндокринной функции.
Постепенно развиваются патологические изменения и в других органах пищеварительного тракта. Воспалительным изменениям подвергаются слизистые оболочки желудка, ДПК, желчного пузыря, желчных протоков, пищевода. В желудке, пищеводе появляются эрозии на стенках и, как следствие, склероз стенок, стриктуры (сужение просвета) полого органа. Воспаление желчного пузыря (холецистит) способствует застою желчи, формированию камней в пузыре. Поражение клеток печени вызывает ее липоматоз (замещение погибших гепатоцитов жировой тканью). Воспалительный процесс в стенках тонкого кишечника опасен формированием кишечной непроходимости.
Все эти патологические процессы усугубляют состояние больного, ухудшают прогноз для выздоровления.
Влияние на сердечно-сосудистую систему
При реактивном панкреатите патологическим изменениям подвергаются не только органы желудочно-кишечного тракта. Проблемы появляются также со стороны сердца, сосудов, системы кроветворения. Объясняется это тем, что организм человека организован очень сложно, все элементы этой саморегулирующейся системы взаимосвязаны, и патология какого-то одного компонента чаще всего бывает не автономной. Поэтому и лечить пациента нужно комплексно, используя индивидуальный подход.

Из-за нехватки железа при железодефицитной анемии вследствие внутренних кровотечений, интоксикационного синдрома, недостатка определенных витаминов и микроэлементов, нарушения работы печени, продуцирующей факторы свертывания крови, развиваются следующие симптомы:
- тахикардия (учащение частоты сердечных сокращений);
- нарушение сердечного ритма (мерцательная аритмия);
- понижение артериального давления;
- спазмы сосудов, приводящие к нарушению кровоснабжения всех органов и тканей;
- гипокоагуляция (склонность к спонтанным кровотечениям любой локализации).
Осложнения панкреатита
Воспаление в тканях поджелудочной железы вызывает серьезные осложнения. Такие болезни, как сахарный диабет, рак поджелудочной железы, диагностируются у пациентов с хроническим панкреатитом довольно часто.
Диабет
Сахарный диабет панкреатогенного характера развивается в результате гибели клеток эндокринного отдела поджелудочной железы – островков Лангерганса, продуцирующих гормон инсулин. При его нехватке сахар, поступающий с пищей, не утилизируется клетками печени или мышц, а остается циркулировать в крови больного. Это состояние называется гипергликемия. Высокий уровень глюкозы в крови может привести к нарушению сознания, гипергликемической коме. Постоянно повышенное содержание сахара вызывает характерные диабетические осложнения – поражение сетчатки глаз, почек, всех сосудов организма (диабетическая ангиопатия).

Для предупреждения развития этих опасных последствий больному с диагностированным диабетом постоянно нужно контролировать уровень гликемии, получать заместительную инсулинотерапию, наблюдаться у врача-эндокринолога.
Панкреонекроз
Разрушение тканей поджелудочной железы, или панкреонекроз, происходит из-за деструктивного воздействия на орган собственных ферментов. Задерживаясь в железе из-за нарушения оттока панкреатического сока в просвет ДПК, протеолитические ферменты начинают повреждать все окружающие ткани: поджелудочной железы, желчного пузыря, желудка, брюшины, вызывая опасные для жизни осложнения (перитонит, абсцессы, гнойники).
При подозрении на панкреонекроз необходима срочная консультация хирурга и проведение операции – резекции части поджелудочной железы или всего органа в зависимости от поражения.
Онкология
Злокачественные новообразования развиваются часто в тканях, подвергающихся длительному воспалению. Клетки поджелудочной при панкреатите изменяют свое строение, мутируют, становятся уязвимыми для влияния свободных радикалов и других онкогенов. В результате они переходят в злокачественную форму, начинают бесконтрольно размножаться: так образуется карцинома (злокачественная опухоль). Чаще всего диагностируется рак поджелудочной железы – это опухоль из клеток эпителия органа. Особенно опасен в плане онкологии калькулезный панкреатит с формированием камней в выводящих протоках железы.
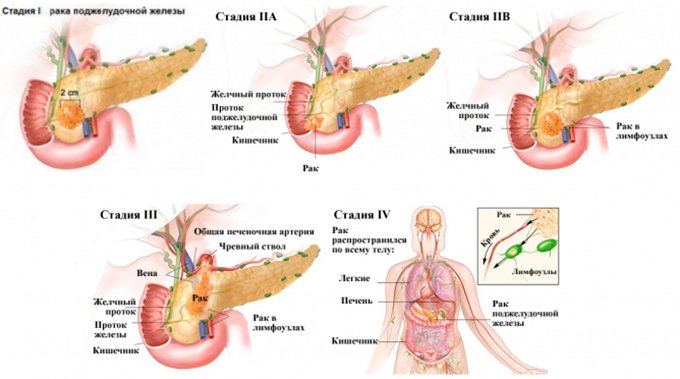
Рак поджелудочной трудно поддается лечению, имеет неблагоприятный для жизни прогноз.
Вероятность благоприятного исхода после лечения заболевания
Чем раньше диагностирован панкреатит и приняты все меры по излечению от него (медикаментозное лечение, хирургические методы, строгая диетотерапия), тем лучше прогноз для выздоровления и дальнейшей жизни. Нельзя допускать перехода воспаления в хроническую форму, а если уж это произошло, то необходимо постараться минимизировать риск обострений. Для этого нужно следовать всем рекомендациям лечащего врача по поводу приема препаратов, лечебного питания и образа жизни.
Воспалительная патология поджелудочной железы – очень опасный патологический процесс, который часто приводит к опасным для жизни осложнениям, требующим длительного серьезного лечения. При подозрении на развитие подобных состояний главное – немедленная консультация специалиста (гастроэнтеролога, хирурга, эндокринолога) и следование всем рекомендациям врача.
Список литературы
- Маев. В. Хронический панкреатит. 2012 г.
- Ямлиханова А.Ю. Основные факторы риска и качество жизни у больных острым и хроническим панкреатитом. Автореферат диссертации. Новосибирск. 2010 г.
- Григорьева И.Н., Веревкин Е.Г., Брагина О.М., Ямлиханова А.Ю. Питание и качество жизни у больных хроническим панкреатитом. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2010 г. стр. 88.
- Григорьева И.Н., Никитенко Т.И., Ямлиханова А.Ю. Острый и хронический панкреатит алкогольной этиологии. Материалы 7-ой Восточно-Сибирской гастроэнтерологической конференции. Красноярск 2007 г. стр.191–198.
Источник
Рассмотрим какие бывают последствия панкреатита и чем они опасны? Воспаление поджелудочной железы именуется панкреатитом. Развитие патологического процесса обусловлено нарушением активации ферментов органа. Несвоевременное лечение заболевания приводит к тяжелым последствиям.
Основные причины панкреатита
Острый панкреатит относится к наиболее опасным патологиям. Нарушение оттока вырабатываемого поджелудочной железой сока в 12-перстную кишку приводит к склеротическому поражению органа. Затем наблюдается увеличение давления в протоках. Это приводит к повреждению клеток железы. На фоне самопереваривания происходит некроз тканей органа.
Выделяют следующие причины развития острой формы болезни:
- Злоупотребление спиртными напитками.
- Образование в желчном пузыре конкрементов.
- Употребление табачной продукции.
- Заболевания печени.
- Неправильное питание
- Длительное применение определенных препаратов.
- Травмы во время оперативного вмешательства на органах живота.
Развитие хронического панкреатита основано на прогрессирующей дисфункции органа. Это происходит на фоне образования рубцов, стремительного разрастания соединительной ткани. Негативную роль играет и кальцификация пораженных зон.
Какие появляются симптомы и признаки панкреатита
Через несколько часов после употребления жирной пищи появляются следующие симптомы острого панкреатита:
- сильный болевой синдром;
- рвота;
- метеоризм.
Для острой формы характерно поражение как самой поджелудочной, так и близлежащих органов. На фоне всасывания в кровь продуктов распада тканей и ферментов происходит отравление организма. При сильной интоксикационной степени наблюдается поражение почек, сердца, головного мозга. В это время умирает большая часть пациентов с молниеносным панкреатитом.
Специфический признак острой формы — болезненный синдром. Он может быть тупым или режущим. Часто наблюдаются приступы болей. У некоторых людей болевой синдром присутствует постоянно.
С течением времени состояние человека становится хуже. Учащается пульс, выступает пот. Наблюдается понижение артериального давления, побледнение кожи. Язык становится сухим, покрывается специфическим налетом. Черты лица больного становятся острее.
Легкий приступ панкреатита характеризуется наличием ноющего болезненного синдрома. Человека тошнит, рвет, но это не приносит ему облегчения. Повышение температуры сопровождается лихорадкой. Вздутию живота сопутствует нарушение стула. Больной может мучаться запорами или диареей.
Опасные последствия панкреатита
Если лечение панкреатита не будет своевременным, тяжелые последствия затронут пищевод, желудок, кишечник. Нагноение, характерное для острой формы патологии, становится причиной перитонита. Это опаснейшее состояние требует незамедлительного оперативного вмешательства.
Наиболее распространенным осложнением болезни является сахарный диабет. Он развивается на фоне повреждения клеток поджелудочной, ответственных за вырабатывание инсулина.
Осложнения острой формы
Частым последствием острого панкреатита является развитие абсцесса сальниковой сумки. На фоне сдавливания общего желчного протока развивается желтуха. Острая форма патологии требует незамедлительной госпитализации. Иначе появляется риск летального исхода.
Возникают местные эрозии, кисты. Когда новообразования разрываются, образуется кровотечение. На поверхности железы и находящихся рядом органов появляются гнойнички, свищи. Без незамедлительной резекции возникает риск заражения крови.
Какие последствия имеет легкий приступ
Наблюдается развитие отека поджелудочной. Ее тельце, хвост и головка изменяются в размере. При своевременном лечении прогноз достаточно оптимистичен. С течением времени наблюдается анатомическое и функциональное восстановление органа. Но это возможно только в случае быстрого купирования воспалительного процесса. Если больной не обратится к врачу, легкая форма трансформируется в тяжелую.
Последствия хронического панкреатита
На фоне хронической формы панкреатита нарушается секреция ферментов. Появляются признаки почечной недостаточности, поражается печень. Такие осложнения наблюдаются у людей с тяжелой алкогольной зависимостью.
К самым серьезным последствиям гастроэнтерологи относят:
- кровотечения;
- инфекционные патологии;
- развитие холестаза;
- развития и обострения холецистопанкреатита
- тромбоз селезеночной вены;
- кризы;
- тромбоз портальной вены.
Нарушается работа сердечной мышцы, функционирование кровеносных сосудов. У больного может быть диагностирована кардиопатия или тахикардия. В органах наблюдается дефицит кислорода, возникают сосудистые спазмы. На фоне нарушенной свертываемости крови плохо заживают раны, появляются выделения из свежих рубцов.
Диагностика панкреатита
При установлении диагноза используются инструментальные способы. Больному назначается прохождение ультразвукового исследования, МРТ брюшной полости, рентгенография. Иногда требуется прохождение инвазивной ангиографии и диагностической лапароскопии.
Врач принимает во внимание:
- анамнез патологии;
- анализ жалоб больного;
- анамнез жизни пациента;
- данные осмотра;
- биохимический анализ крови;
- семейный анамнез;
- общий анализ крови.
Особенности помощи больному
В первые часы приступа нужно вызвать «скорую». До приезда врача больному следует обеспечить покой. Болезненный синдром не дает человеку разогнуться и совершать даже незначительные движения. Поэтому нужно помочь больному лечь в удобную для него позу. На живот можно поместить ледяной компресс.
Важно купировать сдавливание железы диафрагмой. Рекомендовано частое поверхностное дыхание. Это способствует облегчению состояния больного.
Лечение острой формы
Пациента с острой формой панкреатита помещают в стационар. В ферментативной фазе лечение предполагает:
- Назначение парентерального питания.
- Установление холодного компресса.
- Купирование боли.
- Ликвидацию последствий обезвоживания.
- Уменьшение секреции железы.
- Улучшение иммунитета.
- Восстановление водно-солевого баланса.
При гнойных осложнениях больному назначается оперативное вмешательство с санацией. Потом пациент направляется на антибактериальную, иммуноглобулиновую и гормональную терапию. Переливание крови назначается при гиповолемическом шоке. Если у больного нарушен углеводный обмен, проводится лечение сахарного диабета.
Помощь при хронической форме
Купировав боль, врач проводит манипуляции, способствующие снятию воспаления и уменьшению отечности.
Больному назначается прием:
- антибиотических препаратов;
- панкреатических ферментов;
- цитостатиков;
- холинолитиков;
- спазмолитиков;
- антигистаминных препаратов.
Самыми сильными антибиотиками считаются Трихопол, Канамицин, Цепорин. Назначаются такие панкреатические ферменты, как Панкреатин, Метионин. Большую пользу организму приносит прием Фрорафура, Винкристина. Прописывается применение Метилурацила, Пентоксила, Атропина. Из спазмолитиков лучше всего помогают такие препараты, как Дротаверин, Но-шпа. Лучшими антигистаминными лекарствами считаются Супрастин, Циметидин.
Комментарий о диете и профилактике
Рацион больного должен содержать ограниченное количество жиров. Важно повысить количество углеводов, снизить объем белков. Есть нужно небольшими порциями, до 6 раз/24 ч. Пищу нужно варить или готовить на пару. Первые недели после выписки еда должна быть пюрированной. Продолжительность диеты зависит от состояния больного. Иногда человек обязан придерживаться ее на протяжении нескольких лет.
Нужно своевременно вылечить сопутствующие патологии. При холецистите врач санирует желчевыводящие пути. Конкременты выводятся из желчного пузыря посредством холецистэктомии.
Источник