Что делать если поставили диагноз хронический панкреатит
 Хронический панкреатит
Хронический панкреатитСогласно медицинской статистике, около 10% пациентов с заболеваниями органов пищеварения имеют диагноз хронический панкреатит. Сегодня возрастной барьер заболевания резко изменился. Совсем недавно патология поражала пациентов старше 50 лет, сегодня зафиксированы пациенты 33-35 лет.
Мужское население заболевание поражает чуть чаще, нежели женщин. Было установлено, что у более 60% пациентов (мужчин) хронический панкреатит развился на фоне алкогольной зависимости.
Важно! Патология имеет прямое отношение к развитию сахарного диабета и может спровоцировать онкозаболевания поджелудочной.
Давайте более подробно разберемся, о каком заболевании идет речь, и как себя вести, если поставили диагноз хронический панкреатит.
Хронический панкреатит: причины болезни
Основные причины, которые могут спровоцировать хронический панкреатит, — злоупотребление алкоголем и желчнокаменная патология.
Алкогольные напитки для железы выступают в роли токсического фактора. Желчнокаменная патология провоцирует переход инфекции в поджелудочную через лимфосистему. Также выброс желчи в железу становится фактором развития панкреатита.
 Злоупотребление алкоголем является стимулятором к возникновению панкреатита
Злоупотребление алкоголем является стимулятором к возникновению панкреатита
Помимо этого, существуют и другие причины, способствующие развитию заболевания. Так, панкреатит может развиваться на фоне следующих факторов:
- повышенное содержание в крови ионов кальция;
- генетическая патология, поражающая экзокринные железы (муковисцидоз);
- чрезмерное содержание в крови триглицеридов;
- лечение с применением гормональных препаратов, а также диуретиков определенной фармакологической группы;
- дисфункция сфинктера Одди;
- системный панкреатит с поражением железы и других органов;
- панкреатит генетического типа;
- панкреатит, этиология которого не определен.
 Гормональные препараты способствуют развитию болезни
Гормональные препараты способствуют развитию болезни
Хронический панкреатит и его классификация
Панкреатит хронического типа классифицируют следующим образом:
- по этиологии: первичный (токсическое поражение железы и на фоне чрезмерного употребления алкоголя) и вторичный (на фоне желчнокаменной патологии);
- по симптоматике: постоянный болевой синдром, не ярко выраженные признаки или несколько симптомов, носящих выраженный характер;
- по характеру функциональных нарушений: недостаток или избыток выработки ферментов, недостаточность секреторного характера, патологические изменения в выработке инсулина.
Дополнительно заболевание делят по степени тяжести, а также по структурным изменениям эпителия железы. На протяжении развития патологии выделяют периоды ремиссии (стойкая и не стойкая) и периоды обострения.
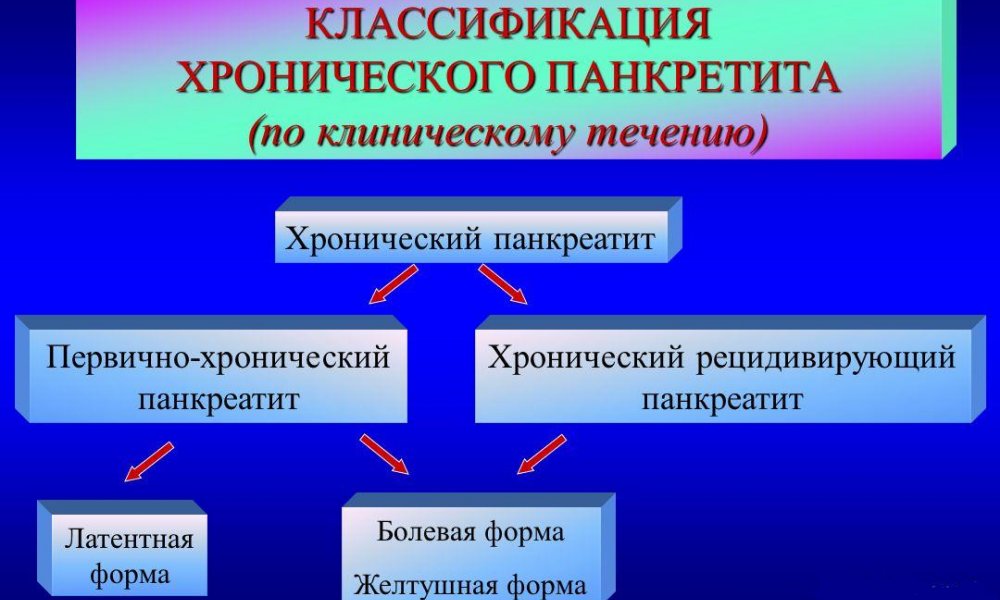 Классификация панкреатита по клиническому течению болезни
Классификация панкреатита по клиническому течению болезни
Симптоматика патологии: как себя проявляет панкреатит?
Начальная стадия развития заболевания, как правило, знать о себе не дает, какие-либо выраженные признаки болезни отсутствуют. В некоторых случаях первые симптомы настолько незначительны, что пациент и не подозревает о возможном заболевании поджелудочной железы. Наиболее яркое проявление болезни начинается на стадии, когда патологические нарушения уже имеют значительный характер.
 Первый признак панкреатита — боль в животе
Первый признак панкреатита — боль в животе
Первый симптом, который наблюдается у пациентов, — болевой синдром, локализующийся в верхней части живота, ближе к левому боку. При этом боль может носить постоянный ноющий характер или проявляться приступами. Именно это первым и запишут в истории болезни при постановке диагноза хронический панкреатит.
Нередко боль может мигрировать в область груди, имитируя патологии сердца. Дополнительно может наблюдаться тошнота, изжога, нарушения моторики кишечника. В случае обострения панкреатита возникает рвота, имеющая частый характер. Нарушается процесс дефекации, диарея чередуется с запорами. На фоне данной симптоматики возникает потеря аппетита, значительно снижается вес пациента.
По ходу развития патологии частота обострений увеличивается, каждый новый приступ может иметь все более выраженную симптоматику. Заболевание может повреждать не только саму железу, но и ткань рядом находящихся органов. Отметим, что яркая симптоматика может появится не сразу, в некоторых случаях она развивается спустя несколько лет после диагностирования панкреатита.
Если учитывать визуальный осмотр пациента, то врачи часто отмечают желтушность кожных покровов, сухость кожи и небольшие красноватые пятна в области живота.
При пальпации в области эпигастрия будет наблюдаться умеренная вздутость, а также болезненные ощущения вокруг пупка и в левом боку под ребрами.
 Пальпация живота
Пальпация живота
Диагностические методы хронического панкреатита
С целью установить точный диагноз хронический панкреатит лечащий врач (гастроэнтеролог) назначает ряд диагностических мероприятий. Методы исследования будут включать и сдачу лабораторных анализов, и функциональную диагностику.
Общий и развернутый анализ крови в полной мере может выявить наличие воспалительного процесса. Анализ кала определяет количество жиров, что позволяет определить возможную ферментную недостаточность железы.
 Анализ крови показывает наличие воспалительных процессов
Анализ крови показывает наличие воспалительных процессов
В обязательном порядке проводятся методы диагностики, позволяющие визуализировать поджелудочную железу. К данным исследованиям относят УЗИ органов ЖКТ, МРТ-диагностику и КТ железы. Дополнительно проводится ЭУС, что позволяет более детально исследовать структуру железы и ее патологические изменения.
Также проводят ряд специальных тестов, которые определяют способность органа вырабатывать инсулин и ферменты. Окончательным этапом в диагностировании хронического панкреатита станет изучение врачом результатов и формулировка диагноза.
Хронический панкреатит: возможные осложнения болезни
Ранним осложнением заболевания принято считать развитие желтухи, которая возникает на фоне нарушения оттока желчи. Чуть позже к данному осложнению присоединяются тонус сосудов железы, патологические процессы в желудочно-кишечном тракте, патологии инфекционного характера. В более тяжелом случае возможно развитие кровотечения в органах ЖКТ.
Важно! В ходе развития заболевания к основным осложнения могут присоединиться системные: нарушение работы печени и почек, сахарный диабет на фоне нарушения выработки инсулина, онкопатология поджелудочной.
Методы терапии панкреатита
На сегодня применяют 2 метода лечения: консервативное, куда входит медикаментозная терапия и диеты, и оперативное вмешательство. Вид терапии будет зависеть от стадии заболевания, его тяжести и осложнений, вызванных патологией.
 При болезни обязательно устанавливают диету
При болезни обязательно устанавливают диету
Метод консервативного лечения будет включать следующие мероприятия:
- Диета. Пациенты, имеющие диагноз хронический панкреатит в обязательном порядке должны придерживаться диетического питания №5. Запрещается прием алкогольных и слабоалкогольных напитков, острой, жирной, копченой и кислой пищи. Сводится к минимуму потребление соли и сахара.
- При обострении хронического панкреатита проводится медикаментозная терапия с целью устранить интоксикацию, болевой синдром, воспаление и восстановить моторику кишечника.
- При алкогольном панкреатите требуется полный и пожизненный отказ от алкоголя. Именно это и будет являться ключевым фактором в лечении патологии.
Оперативное вмешательство целесообразно при:
- осложнениях, которые сопровождаются гнойным процессом;
- дисфункции сфинктера Одди;
- новообразованиях (кисты, опухоли);
- ситуациях, когда медикаментозная терапия не дает положительных терапевтических результатов.
Совет! Диагноз хронический панкреатит требует серьезного отношения, заболевание в некоторых случаях может иметь непредсказуемое течение. Поэтому пациенту важно понимать, что следование всем рекомендациям врача, соблюдение диеты максимально увеличивают шансы на благоприятный прогноз.
Источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Мы часто слышим диагноз Хронический панкреатит, однако почти никто из докторов не объясняет нам, что это за болезнь и как ее лечить.
Обычно такой диагноз ставят после ультразвукового обследования органов брюшной полости (УЗИ), которое позволяет заметить уплотнение тканей поджелудочной железы (один из признаков воспаления). На самом деле одного только УЗИ поджелудочной железы для установления диагноза хронического панкреатита недостаточно, а если такой диагноз и был установлен, то болезнь нужно обязательно лечить. В лечении хронического панкреатита активное участие принимает сам больной.
Хронический панкреатит – еще один «цветок» из печально известного «букета»
Положение дел в современной медицине нельзя назвать удовлетворительным. Диагноз многих болезней ставится без наличия на то веских оснований и фактического подтверждения. Пример хронического панкреатита, в этом плане, можно считать классическим. Диагноз хронического панкреатита устанавливается так часто, что эту болезнь называют одной из «букета хронических болезней». Обычно после УЗИ практически здоровый человек узнает, что страдает хроническим панкреатитом, хроническим холециститом, хроническим пиелонефритом – действительно настоящий «букет хронических патологий».
Однако в реальности дела обстоят несколько иначе. Хронический панкреатит хоть и считается довольно распространенным заболеванием, но вовсе не является «обязательной патологией» для лиц, перешагнувших определенную возрастную черту.
Ситуация вокруг постановки диагноза и лечения хронического панкреатита во многом осложняется тем, что эта болезнь не имеет четко установленных специфических причин (за исключением алкоголизма), и долгое время может протекать бессимптомно.
Не смотря на это, в настоящее время наблюдается тенденция рассматривать хронический панкреатит не как одно из заболеваний «хронического букета», а как вполне обособленный вид патологии пищеварительной системы, имеющий определенные диагностические признаки и требующий определенного лечения.
Принципы диагностики хронического панкреатита
Современная медицина располагает множеством сложных методов, позволяющих установить и уточнить диагноз хронического панкреатита, однако, большинство из них доступны только в специализированных клиниках (иммунологические тесты, биопсия поджелудочной железы, компьютерная томография и пр.).
Наряду с этим существует целый ряд методов диагностики не требующих ни специального оборудования, ни особых условий. Например, большое значение в диагностике хронического панкреатита играет сбор анамнеза – выяснение врачом жалоб больного.
Жалобы больного с хроническим панкреатитом
Основные жалобы больного с хроническим панкреатитом связаны с нарушением процесса пищеварения. Больные жалуются на частые вздутия живота, хронический понос или запоры. Частый симптом хронического панкреатита – это боль в животе, располагающаяся в левом подреберье или в верху живота. У некоторых больных боль возникает после еды (особенно после приема жирной пищи), у других никакой связи между болью и приемом пищи установить не удается.
Большинство больных может рассказать о некоторой потере веса, снижении аппетита, упадке сил, периодически возникающей горечи во рту.
На этом этапе диагностики должен быть внимателен не только врач, но и сам больной. Пациент должен облегчить задачу врача, подробно рассказав ему обо всех симптомах болезни, даже о тех, которые, на его взгляд, к данной болезни отношения не имеют.
Объективные признаки хронического панкреатита
Важным этапом диагностики хронического панкреатита является определение характера кала. Известно, что характер кала отражает качество процесса пищеварения, значительное сниженное которого, по причине недостатка пищеварительных ферментов, наблюдается во время хронического панкреатита.
Наблюдение за калом должен вести сам больной и в этом нет ничего постыдного. Напротив, информация подобного рода является весьма интересной для врача и может пригодиться при определении схемы лечения. Важно отметить количество кала его консистенцию, цвет.
У больных хроническим панкреатитом кал кашеобразный, порой жидкий, обычно в большом количестве. Недостаток ферментов, расщепляющих жиры, способствует накоплению в кале больного количества непереваренных пищевых жиров, отчего кал становится явно «жирным» и оставляет пятно на дне унитаза после смыва водой.
В некоторых случаях больной может заметить в кале непереваренные фрагменты пищи (например, волокна мяса), что является несомненным признаком ферментной недостаточности поджелудочной железы, одной из наиболее частых причин которой является хронический панкреатит.
Более чувствительным методом обнаружения ферментной недостаточности поджелудочной железы является копрологический анализ, позволяющий оценить качественный и количественный состав кала, что позволяет судить о работе поджелудочной железы.
Как врач во время осмотра, так и сам больной могут заметить сухость кожи, ломкость волос и ногтей, заеды в уголках рта – все эти признаки также указывают на хронический панкреатит. Непосредственной причиной описанных признаков является гиповитаминоз и недостаток железа, часто сопровождающие течение хронического панкреатита.
Во время осмотра больного врач может отметить некоторую болезненность живота пациента выше пупка, в левом подреберье – все это также признаки панкреатита.
Ультразвуковое исследование поджелудочной железы способно выявить уплотнение тканей органа, что является одним из частых признаков хронического панкреатита. Однако на основе одного только УЗИ установить точный диагноз «хронического панкреатита» невозможно.
Для уточнения диагноза могут быть назначены анализы крови на ферменты поджелудочной железы, анализ крови на глюкозу.
Принципы лечения хронического панкреатита
Схема лечения хронического панкреатита зависит от конкретной формы болезни, стадии ее развития, причин возникновения.
Основные цели лечения при хроническом панкреатите это:
1) Коррекция диеты
2) Устранение болевого синдрома
3) Налаживание процесса пищеварения и компенсация ферментной недостаточности поджелудочной железы
4) Остановка воспалительного процесса и восстановление тканей поджелудочной железы
5) Повышение качества жизни больных и профилактика осложнений.
Диетологическое лечение хронического панкреатита состоит в следующем:
В первые дни обострения хронического панкреатита рекомендуется полностью воздержать от пищи и пить только щелочными минеральные воды (боржоми и пр.) – это поможет нейтрализовать кислотность желудка и уменьшить выработку пищеварительного сока в поджелудочной железе.
Через 2-3 дня в рацион больных вводят отварные блюда, каши, небольшие количества нежирного мяса, отварную рыбу. На протяжении всего периода обострения болезни рекомендуется снизить потребление сырых овощей, фруктов, цельного молока и другой пищи, вызывающей вздутие живота. В периоды ремиссии хронического панкреатита, в целях профилактики новых обострений, больным рекомендуется отказаться от употребления алкоголя, жирных, острых, кислых или сильно соленных продуктов.
Устранение болей при хроническом панкреатите достигается за счет назначения обезболивающих и спазмолитических препаратов (но-шпа, папаверин, баралгин, анальгин, диклофенак и пр.).
Налаживание пищеварения и компенсация ферменной недостаточности поджелудочной железы это один из наиболее важных этапов лечения хронического панкреатита. С этой целью больным назначают ферментные препараты (Мезим, Креон, Панкреатин). Для повышения эффективности действия ферментных препаратов важно соблюдать несколько правил их использования:
• Правильно определите дозу ферментов. Для большинства пациентов адекватная доза (в липазном эквиваленте) составляет 20 000 – 25 000. Обычно, такая доза ферментов содержится в 1-2 таблетках (капсулах лекарства).
• Принимать лекарство нужно во время каждого приема пищи.
• Принимайте лекарство с последней порцией еды, запивая стаканом щелочной минеральной воды. Щелочная среда, защитит ферменты от кислотности желудка и сохранит их активность
• Курс лечения ферментными препаратами обычно длится 2-3 месяца, после чего нужно снизить дозу лекарства (до половины) и продолжить лечение в течение еще 1-2 месяцев.
В настоящее время для повышения эффективности ферментной терапии и уменьшения воспалительного процесса в поджелудочной железе используются антацидные препараты (лекарства снижающие кислотность желудка). Среди них наибольшее предпочтение отдается блокаторам Н2 рецепторов (Ранитидин) и блокаторам протонной помпы (Омепразол, Ланзопразол). Доза этих препаратов и длительность курса лечения определяется лечащим врачом.
На что нужно обратить внимание больным с хроническим панкреатитом
• Старайтесь соблюдать диету. Помните, что любое отклонение от диеты грозит вам новым обострением, и что здоровая пища тоже может быть вкусной.
• Постарайтесь устранить из вашей жизни все факторы, провоцирующие развитие хронического панкреатита.
• Пусть вас не пугает необходимость длительного лечения и то, что каждый раз садясь за стол нужно принимать лекарство. Принимая ферментные препараты вы помогаете организму лучше усвоить пищу и снимаете дополнительную нагрузку с поджелудочной железы.
• Не забрасывайте лечение и внимательно следите за своим здоровьем. Такое отношение позволит вам легко контролировать болезнь предотвратить развитие ее осложнений.
Библиография:
1. Багненко С.Ф. Хронический панкреатит : Рук.для врачей, СПб.и др. : Питер, 2000
2. Маев И.В. Хронический панкреатит, М. : Медицина, 2005
Перед применением необходимо проконсультироваться со специалистом.
Источник
Хронический панкреатит – патология поджелудочной железы, связанная с развитием хронического воспалительного процесса. Заболевание диагностируется чаще у женщин среднего и пожилого возраста. Болезнь может быть следствием острого панкреатита, но чаще развивается постепенно на фоне хронических патологий пищеварительного тракта. Необходимо детальнее рассмотреть, что такое хронический панкреатит, его симптомы, какая требуется диагностика и лечение.

Причины развития хронического панкреатита
Поджелудочная железа осуществляет синтез пищеварительных ферментов в неактивной форме. Это защищает клетки органа от их воздействия. Последующая активация ферментов происходит лишь в просвете двенадцатиперстной кишки. Однако некоторые факторы способны нарушить описанное равновесие и запускают каскадные механизмы.
Выделяют следующие провоцирующие факторы:
- Острая, жирная пища, которая усиливает нагрузку на поджелудочную железу;
- Злоупотребление спиртными напитками. Это оказывает токсическое влияние на пищеварительный орган, поджелудочный сок меняет свой состав;
- Курение;
- Отравление токсичными соединениями;
- Патологии печени и желчного пузыря (желчнокаменная болезнь, гепатит, холецистит). Заболевания приводят к увеличению нагрузки на поджелудочную и развитию билиарнозависимого панкреатита;
- Удаление желчного пузыря;
- Атеросклеротическое поражение сосудов;
- Патологии двенадцатиперстной кишки;
- Травмы, которые приводят к нарушению целостности железы;
- Частые стрессовые ситуации.

Эти факторы приводят к повреждению клеток поджелудочной железы, развитию асептического воспалительного процесса, специфической симптоматики. Патологические процессы вызывают снижение функциональности органа, постепенному замещению железистой ткани на соединительную. Как результата заболевание вызывает прогрессивное снижение секреторной способности пищеварительной железы.
Классификация хронического панкреатита
В зависимости от происхождения выделяют панкреатит хронический первичный (токсический, алкогольный) и вторичный (билиарный). В зависимости от клинической картины встречаются такие формы заболевания:
- Болевая (рецидивирующая или постоянная);
- Псевдотуморозная (с портальной гипертензией, холестатическая, с частичной дуоденальной непроходимостью);
- Латентная. Симптоматика отсутствует;
- Сочетанная. Заболевание характеризуется наличием нескольких симптомов.

По морфологической картине хронический панкреатит классифицируют на:
- Обструктивный;
- Кальцифицирующий;
- Воспалительный;
- Индуративный.
Клиническая картина
При хроническом панкреатите развивается следующая симптоматика:
- Сильный болевой синдром. Боль может быть тупая или режущая, при отсутствии своевременной медицинской помощи может наступать болевой шок. Болевые ощущения локализованы в эпигастральной области справа, если воспаление развивается в головке поджелудочной железы, при вовлечении в воспалительный процесс ее тела — в эпигастральной области слева, при поражении ее хвоста — в левом подреберье. Обширная патология характеризуется опоясывающей болью;
- Рвота. Во время обострения пациенты жалуются на появление рвоты с примесью желчи. В этот период требуется полный отказ от пищи;
- Нарушение стула. Характерно развитие диареи, каловые массы имеют резкий запах, содержат непереваренную пищу. Реже развиваются запоры на фоне метеоризма;
- Нарушение в работе мышц. Во время приступа мышцы на животе перестают сокращаться, что вызывает сильный метеоризм;
- Нестабильность температуры и АД. Во время приступа самочувствие больного резко ухудшается. Скачки артериального давления вызывают нарушения в работе сердца, развивается одышка, появляется липкий пот, желтоватый налет на языке;
- Изменение цвета кожи. Кожные покровы становятся бледными и приобретают землистый оттенок;
- Кровоизлияния. Характерно образование синяков в околопупочной области и на пояснице. Кожа приобретает мраморный оттенок. Причиной этих изменений является проникновение крови из железы под кожу;
- Развитие механической желтухи. Кожные покровы и склеры приобретают желтоватый оттенок. Состояние связано с давлением желчного протока воспаленными тканями поджелудочной железы.

Также пациенты жалуются на снижение аппетита, сухость в ротовой полости, урчание в животе. Хронический панкреатит характеризуется постоянным присутствием диспепсических симптомов.
Диагностические мероприятия
Диагностика хронического панкреатита предполагает комплексный подход. Невозможно точно поставить диагноз, опираясь исключительно на клиническую картину или результаты лабораторных исследований. Диагностические мероприятия должны начинаться с врачебного осмотра и тщательного сбора анамнеза.
Лабораторная диагностика
Чтобы уточнить диагноз врачу потребуется проведение лабораторного исследования кала, мочи и крови:
- Общий анализ крови. Исследование в период обострения демонстрирует картину неспецифического воспалительного процесса: повышается количество лейкоцитов и СОЭ;
- Биохимическое исследование крови. Анализ позволяет дифференцировать заболевание. При увеличении липазы, амилазы, глюкозы, активности С-реактивного белка на фоне снижения общего белка и альбуминов в крови можно заподозрить наличие воспаления поджелудочной железы.
- Общий анализ мочи. Повышение концентрации амилазы в моче (более 17 Ед/ч) говорить о развитии панкреатита.
- Копрограмма. Определяется повышенное содержание жира, непереваренная клетчатка и мышечные волокна.
Использование инструментальных методов
В рамках инструментальной диагностики хронического панкреатита применяют методы, позволяющие визуализировать поджелудочную железу, последствия развития панкреатита для организма. Широко используют следующие методики:
- Ультразвуковая диагностика. Это не инвазивное и эффективное исследование. Позволяет определить состояние органа и его протоков, размеры, наличие жидкости за брюшиной, которая является гнойными или некротическими массами.
- Рентгенограмма. Используют для определения камней, локализованных в железе или ее протоках. Метод позволяет установить наличие косвенных признаков панкреатита: выпот в плевральную полость, вздутие кишечника.
- Компьютерная томография. Метод относят к наиболее информативным, однако весьма дорогостоящим видам исследования. Томография позволяет установить наличие некрозированных участков органа, его размеры, наличие жидкости в плевральной и брюшной полостях.
- Лапароскопия. Эта методика позволяет не только диагностировать патологию, но и произвести оперативное лечение. Благодаря специальному прибору (лапароскоп) врач получает возможность внимательно рассмотреть орган, оценить масштабы воспалительного процесса. Назначают лапароскопию только в тяжелых случаях.

Проведение дифференциальной диагностики
Во время панкреатита у пациента развиваются симптомы, которые свойственны для «острого живота». Поэтому в рамках диагностики необходимо исключить следующие хирургические патологии:
- Прободение язвы. Характерно развитие кинжальной боли, которая связана с проникновением в брюшную полость содержимого желудка или кишечника. Это приводит к рефлекторному напряжению брюшной стенки, больной боится пошевелиться. Такая симптоматика не характерна для панкреатита. При развитии приступа характерен острый болевой синдром, от которого человек мечется в постели;
- Острый холецистит. Дифференциация с этим заболеванием может вызывать определенные сложности. Однако при холецистите боли локализуются с правой стороны, иррадиируют в правое плечо;
- Острая непроходимость кишечника. Патология характеризуется развитием схваткообразного болевого синдрома. Панкреатит вызывает постоянную ноющую боль. В рамках рентгенографического исследования на снимке будет виден раздутый толстый кишечник без чаш Клойбера;
- Мезотромбоз. Заболевание развивается в пожилом возрасте у людей, которые имеют в анамнезе патологию сердечно-сосудистой системы. Симптоматика нарастает быстро, не имеет связи с приемом пищи.
Особенности терапии хронического панкреатита
Эффективное лечение панкреатита возможно только при комплексном подходе. Оно предполагает диетотерапию, прием лекарственных препаратов, использование рецептов народной медицины и хирургическое вмешательство в тяжелых случаях.
Организация лечебного питания
Как лечить панкреатит в хронической форме? Терапия заболевания предполагает снижение риска развития обострений и поддержание работы пищеварительной железы. Поэтому особое значение нужно уделить правильному питанию.

В первые дни обострения нужно полностью исключить прием пищи. В качестве питания необходимо внутривенное введение глюкозы, для утоления жажды используют 1% раствор питьевой соды.
С 3-4 суток можно постепенно увеличивать калорийность еды. Суточный рацион (2-2,5 л жидкости) следует разделить на 8 приемов. Допускается прием несоленых продуктов, которые содержат простые углеводы, витамин С, группы В, много жидкости. Разрешены: фруктовые соки, мед, варенье, отвары (черная смородина, шиповник), морсы.
На пятый день можно разнообразить рацион пищей, которая содержит небольшое количество растительных и молочных белков. Только с 7 дня разрешено употреблять жиры. Пища должна быть протертая, приготовлена на пару или отварная. Из питания больного следует исключить продукты, которые стимулируют выработку желудочного и панкреатического сока. К ним относят:
- Мясные и рыбные отвары;
- Свежие овощи и фрукты;
- Грибы;
- Спиртные и газированные напитки;
- Шоколад, кофе, какао;
- Бобовые;
- Острые, жареные и соленые блюда;
- Черный и свежий белый хлеб;
- Яйца;
- Овощные и кислые фруктовые соки;
- Сметана;
- Любые сладости и сдоба;
- Копченные и консервированные продукты;
- Пряности.
Многочисленные исследования доказали, что полноценное количества белков в рационе приводит к улучшению состояния больного. Поэтому пациенты должны ежедневно употреблять до 140 г белка, большая часть которого имеет животное происхождение.
Медикаментозная терапия
Лекарственные препараты позволяют снять болевой синдром, устранить воспаление и нормализовать пищеварение.

Устранение боли
С этой целью широко используют препараты со следующим механизмом действия:
- Блокаторы H2-гистаминовых рецепторов (Фамотидин, Ранитидин). Они снижают продукцию соляной кислоты посредством блокирования гистаминовых рецепторов, расположенных в стенке желудка;
- Блокаторы протонной помпы (Омепразол, Пантопразол, Лансопразол, Рабепразол, Эзомепразол). Средства вызывают угнетение синтеза соляной кислоты и опосредованно снижают активность поджелудочной;
- Спазмолитические препараты (Но-шпа, Мебеверин, Спазмолгон). Болевой синдром при панкреатите развивается при повышении давления внутри протоков, спазмолитики позволяют устранить неприятный симптом.
Устранение воспаления
Для подавления воспалительного процесса показан прием нестероидных противовоспалительных препаратов (Диклофенак, Нурофен). Эффективность терапии возможно только при курсовом приеме не менее 3 недель.
Особенности заместительной терапии
Воспаление поджелудочной железы вызывает нарушение выработки пищеварительных ферментов, что негативно отражается на качестве переваривания пищи. Поэтому терапия панкреатита всегда должна включать использование ферментных препаратов (Мезим, Панкреатин, Креон, Пангрол, Фестал). Важно правильно подобрать дозу препарата, чтобы нормализовать пищеварение.
Все препараты на основе ферментов имеют специальную оболочку, которая растворяется только в кишечнике. Таблетки принимают во время еды, их нельзя разжевывать.
Хирургическое лечение
Оперативное вмешательство может потребоваться при:
- Гнойных осложнениях;
- Возникновении кисты;
- Стенозе сфинктера Одди;
- Обтурации протоков желчного пузыря и поджелудочной железы;
- Тяжелых изменениях в железе;
- Тяжелом течении панкреатита, когда заболевание не поддается консервативным методикам терапии.
Использование средств народной медицины
Дополнительное использование народных рецептов должно быть согласовано с лечащим врачом. Существуют следующие эффективные средства:
- Для нормализации выведения желчи. В одинаковых пропорциях (по 1 столовой ложке) смешать корни одуванчика, пижму, спорыш, ромашку и бессмертник. Смесь заварить в 1 л кипятка и настаивать в течение 2 часов. Отвар принимают по 200 мл спустя 30 минут после каждого приема пищи;

- Для уменьшения боли. Смешать и измельчить траву запника, одуванчика, пустырника, репешка, ромашки, тысячелистника, подорожника, сушеницы. 2 ложки смеси залить 500 мл кипятка, настаивать 8 часов. Средство принимают перед сном;
- Для уменьшения воспаления. Из свежей травы подорожника нужно выжать сок. Его принимают по чайной ложке перед каждым приемом пищи в течение 30 дней.
Осложнения хронического панкреатита
Заболевание приводит к постепенному нарушению работы многих органов организма. Среди ранних осложнений выделяют следующие патологии:
- Портальная гипертензия;
- Обтурационная желтуха;
- Кровотечения, которые вызваны прободением полых пищеварительных органов;
- Инфекционные заболевания.
Панкреатит способствует развитию системных осложнений:
- ДВС-синдром;
- Энцефалопатия;
- Полиорганная недостаточность.
Прогноз
Если пациент точно выполняет рекомендации врача, что панкреатит имеет благоприятный прогноз. При отсутствии терапии и нарушении диетического питания заболевание может привести к смерти.
Профилактика заболевания
В рамках первичной профилактики рекомендуют выполнять следующи?

