Чем лечить язву желудка если нет хеликобактер
Терапию начинают одним из вариантов трёхкомпонентной терапии. При его неэффективности рекомендуют повторные терапевтические меры. Вам необходимо узнать у врача, как лечить язву желудка с Helicobacter pylori с использованием другого варианта трёхкомпонентной или четырёхкомпонентной схемы или после окончания комбинированной эрадикационной терапии продолжают лечение ещё в течение 5 нед при двенадцатиперстной и 7 нед при желудочной локализации язв с использованием одного из следующих препаратов: ранитидина (0,3 гр. на ночь), фамотидина (0,04 г на ночь).
Не ассоциированная язва с Helicobacter pylori
Форма ассоциированая с Helicobacter pylori в 95% случаев язвенной болезни двенадцатиперстной кишки и 87% желудка. Терапия лекарствами проводят по рекомендациям Российской гастроэнтерологической ассоциации и Российской группы по изучению данного типа бактерий. Всё-таки как лечить язву с H. pylori ассоциированную и не ассоциированную данными микроорганизмами? Комплексная терапия больных с язвой желудка направлено на эрадикацию Н. pylori и включает в себя антибактериальные лекарства и ингибиторы секреции соляной кислоты. Ингибиторы секреции соляной кислоты обеспечивают оптимальный уровень рН для действия антибактериальных препаратов и устраняют агрессивное действие соляной кислоты на процесс рубцевания очагов. Обычно используют блокаторы Н2-рецепторов гистамина (ранитидин, фамотидин) и блокаторы «протонного насоса» (омепразол, лансопразол, пантопразол).
Эрадикационное лечение язвы использует трёх- или четырёхкомпонентные схемы, удовлетворяющие следующим требованиям: уничтожение Helicobacter pylori не менее чем в 80% случаев, возникновение побочных эффектов менее чем в 5% случаев и продолжительность курса 7-14 дней.
Как лечить: разные схемы против язвы
Трёхкомпонентная схема излечения язвы включает или блокатор «протонного насоса» (омепразол, пантопразол, лансопразол), или блокатор Н2-рецепторов гистамина (ранитидин, фамотидин), или препарат висмута в сочетании с двумя противомикробными препаратами.
Блокатор Н+,К+-АТФазы омепразол (20 мгр 2 р.), или пантопразол (увеличить дозировку вдвое), или лансопразол (30 мг дважды). Таким методом как лечить не ассоциированную форму болезни? В течение 7 дней в комбинации с:
- метронидазолом (0,4 гр. 3 р. в сутки) и кларитромицином (250 мг 2 раза);
- амоксициллином (1000 мг два р. ежедневно) и кларитромицином (500 мг дважды за день) или амоксициллином (также, но 3 р.) и метронидазолом (столько же по 400 мг).
Лекарство блокатор Н2-рецепторов гистамина ранитидин (150 мг 2 раза каждый жень) или фамотидин (20 мг 2 в сутки) в сочетании с амоксициллином (1000 мг 2 р.) и метронидазолом (250 мг четырежды в сутки) в течение 7-14 дней.
Висмута трикалия дицитрат (де-нол) или висмута субсалицилат (120 мг 4 р. в сутки) в течение 7 дней в сочетании с:
- тетрациклином (500 мг 4 раза каждый день) и метронидазолом (250 мг четырежды) при лечении язвы желудка,
- кларитромицином (250 мг два р. в сутки) и амоксициллином (вдвое больше по дозе.) или амоксициллином (500 мг 3 р.) и метронидазолом (250 мг 4 р. ежедневно).
среди разных вариаций возможна и такая схема терапии Helicobacter pylori. Ранитидина висмута цитрат (400 мг 2 в сутки) в течение 7 дней в сочетании с:
- кларитромицином (500 мг дважды за день) и метронидазолом (так же) или тетрациклином (500 мг 4) и метронидазолом (вдвое меньше) для излечения от болезни.
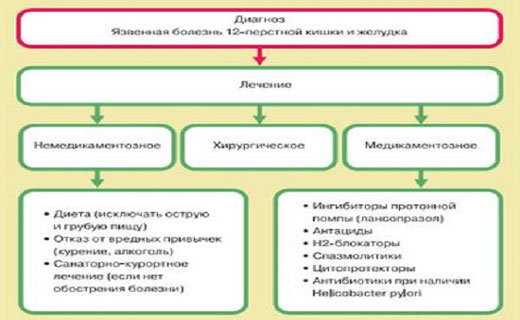
Четырёхкомпонентная схема включает антисекреторный препарат (ингибитор Н+,К+-АТФазы или блокатор Н2-рецепторов гистамина), препарат висмута и два противомикробных препарата.
Ингибитор Н+,К+-АТФазы (омепразол 20 мг, лансопразол 30 мг или пантопразол 40 мг по 2 раза) в сочетании с коллоидным субцитратом висмута 120 мг 4 р. каждый день, тетрациклином 500 мг 4 раза в сутки и метронидазолом 250 мг четырежды (или тинидазолом вдвое больше по дозе, но дважды за сутки) для терапии язвы желудка.
Висмута трикалия дицитрат (де-нол) 120 мг 4 р. каждый день в сочетании с блокатором Н2-рецепторов гистамина (ранитидин 150 мг дважды в сутки или фамотидин 20 мг два раза в сутки), тетрациклином 500 мг четырежды в день и метронидазолом 250 мг 4 р. от язвы.
Оценку эрадикации осуществляют не ранее 4-6-й недели после окончания курса антихеликобактерного лечения и как минимум двумя диагностическими методами. Как еще проводить терапию, если использованная схема не привела к эрадикации? В первую очередь это означает, что бактерии приобрели устойчивость к одному из компонентов схемы (производным нитроимидазола, макролидам) и применять эту схему ещё раз не следует. Если и другая схема лечения не приводит к эрадикации, следует определять чувствительность штамма Н. pylori ко всему спектру используемых антибиотиков. Появление бактерии в организме больного спустя год после расценивают как рецидив инфекции и для его устранения применяют более эффективные схемы терапии.
Как избавиться от не ассоциированной с Helicobacter pylori?
Применяют все группы антисекреторных лекарств: антациды, холиноблокаторы, блокаторы Нг-рецепторов гистамина, блокаторы Н+,К+-АТФазы в обычной дозировке. чтобы узнать, как лечить не ассоциированную язву с Helicobacter pylori, обратитесь за помощью к вашему доктору. Он подберет адекватные медикаменты для терапии.
Хирургические мероприятия для восстановления желудка. Абсолютные показания: осложнения (перфорация язвы, профузное желудочно-кишечное кровотечение, стеноз, сопровождающийся выраженными эвакуаторными нарушениями). Относительные показания: многократные профузные желудочно-кишечные кровотечения в анамнезе, крупные каллёзные пенетрирующие болезни, резистентные к лекарственному методу. Не знаете, как лечить болезнь при обсеменении желудка бактерией HP ассоциированного и не ассоциированного типа? Обратитесь за консультацией к вашему лечащему врачу. Принимать какие-либо лекарства самостоятельно нельзя, назначение доктором должно быть только после постановки диагноза.
Источник

Учёные выяснили, что бактерия хеликобактер пилори — первопричина множества заболеваний желудочно-кишечного тракта: от гастрита до рака желудка. Однако болезни хеликобактер провоцирует далеко не у всех поражённых ею людей. А таких, по разным данным, от 50% до 70% населения планеты.
Возникает вопрос: как быть с этой «миной»? Лечить, пока бактерия не успела вызвать серьёзное заболевание, или подождать, пока начнутся патологические изменения? Лишний раз травить организм антибиотиками никому не хочется.
В каких случаях нужно бороться с бактерией хеликобактер?
Гастроэнтерологи всего мира уже сошлись во мнении, что бороться с хеликобактер с тем же размахом, как эпидемиологи в своё время боролись с оспой, неразумно. Чтобы полностью сжить со света эту бактерию, антибиотики придётся прописывать каждому второму.
В итоге, как полагает медицинское сообщество, «мы получим гору трупов от псевдомембранозного колита (острое воспаление толстой кишки, связанное с приёмом антибиотиков), а зловредную хеликобактер не изведём». Ведь у всех бактерий есть свойство мутировать, борясь за выживание.
Споры от том, «лечить или не лечить», «выявлять или не выявлять», кипят так долго, что дебаты светил медицины в итоге оформились в так называемый Маастрихтский консенсус. Это рекомендации врачей, выработанные на консилиуме по вопросам борьбы с бактерией.
Первая встреча медиков состоялась в городе Маастрихт, отсюда название свода рекомендаций на основе лабораторных исследований, которые регулярно обновляются. На сегодняшний день издано четыре консенсуса.
Выводы медиков, сделанные в свете последних научных знаний о хеликобактер пилори:
- Лечение требуется при язве двенадцатиперстной кишки или желудка.
- Антибактериальная терапия назначается ближайшим родственникам пациентов с раком желудка.
- Эрадикация рекомендована при атрофическом гастрите. Именно он считается предраковым заболеванием, а отнюдь не язва желудка.
- Нужно лечение, если выявлена железодефицитная анемия. Впрочем, сначала врачам потребуется выяснить: пациент теряет железо или оно не всасывается из-за бактерии.
Всё, что перечислено выше, относится к случаям, когда бактерия уже выявлена. Однако перед медиками стоит и ещё один вопрос: нужно ли искать хеликобактер у всех людей подряд? Ответ, который чаще всего дают гастроэнтерологи: скорее нет, чем да. Список примерных кандидатов на анализ у специалистов также имеется.
Когда следует искать бактерию хеликобактер
- От болей в желудке не помогают ингибиторы протонной помпы — препараты, снижающие агрессивность желудочного сока.
- Наряду с утомляемостью появляется железодефицит — первый признак рака желудка.
- В рамках диспансеризации, даже если нет жалоб на боли в верхней части живота, можно раз в 7 лет делать гастроскопию и биопсию с целью выявления бактерии.
- Пациент входит в группу риска: родственники болели раком желудка.
- Во время исследования выявлены дисплазия желудка, кишечная метаплазия или атрофический гастрит.
Схема эрадикации (уничтожения) хеликобактер пилори
- 1–2 недели пациент получает комплексную медикаментозную терапию: ингибиторы протонной помпы, препараты висмута, антибиотики. Врач должен назначить и препараты, которые восполнят дефицит полезных микроорганизмов в желудке и кишечнике после приёма антибиотиков. Популярные средства: «Де-Нол», амоксициллин («Флемоксин»); кларитромицин; азитромицин; тетрациклин; левофлоксацин.
- Больной повторно сдаёт анализы. Если бактерия осталась, через 5–6 недель врач снова назначает курс лечения, но уже с другими антибиотиками.
- Если после второго этапа лечения тест на хеликобактер снова окажется положительным, методика лечения выбирается в индивидуальном порядке.
Какие продукты следует исключить из рациона, если выявлена бактерия хеликобактер:
- макароны;
- картофель;
- сладости;
- выпечка.
 |
Вам также могут понравиться
Источник
Откуда вдруг?
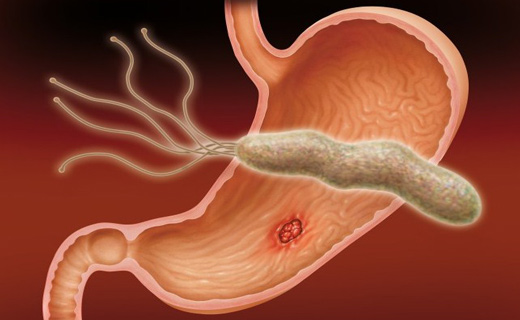
Язвенная болезнь — не случайное «приобретение». По данным исследований, в 75 % случаев дефект в слизистой оболочке желудка формируется в результате инфицирования Helicobacter pylori. Эта спиралевидная бактерия прекрасно себя чувствует в кислой среде желудка и провоцирует воспалительные процессы. Ею заражена почти половина человечества, но подавляющему большинству инфекция не причиняет неприятностей. Лишь 20 % из них прочувствуют на своем организме все коварство хеликобактерии.
Еще одна распространенная причина язвенной болезни — прием нестероидных противовоспалительных препаратов (НПВП). Они нарушают проницаемость барьера слизистой оболочки желудка, которая становится беззащитна перед повреждающим действием соляной кислоты. По статистике, почти 30 % людей, вынужденных длительно принимать аспирин, ибупрофен, нимесулид, диклофенак и другие НПВП, становятся жертвами язвенной болезни желудка.
Определенную роль в развитии болезни играют курение, стресс или депрессия, анемия и некоторые другие, менее значительные факторы.
Эрадикация от слова «искоренение»
Гораздо проще спросить в ближайшей аптеке лекарство от боли в желудке, но оно вряд ли вам поможет, если у вас язва. Поэтому первым делом надо идти к врачу. Тем более, что схема лечения язвенной болезни непосредственно зависит от ее первопричин. Сразу после установки диагноза или во время гастроскопии, живописующей картину язвенного поражения желудка, проводится тест на Helicobacter pylori. Если результаты подтверждают инфицирование — а скорее всего, таки подтверждают, — пациенту показана эрадикационная терапия. В противном случае лечение язвы заключается лишь в блокировании выработки соляной кислоты.
Само название «эрадикация» дает исчерпывающую характеристику метода: с английского языка eradication переводится как «искоренение». Первую, самую простую схему эрадикационной терапии предложили еще первооткрыватели Helicobacter pylori австралийцы Джон Уоррен и Барри Маршалл в 80-х годах прошлого века. Она включала всего два лекарства: соль висмута и метронидазол. Чуть позже появилась тройная, а потом и четверная терапия язвенной болезни. Они-то и стали «золотым стандартом» в ее лечении.
Лекарства при лечении язвы желудка: что и зачем?

Схема эрадикационной терапии содержит препараты двух или трех фармакологических групп.
- Ингибиторы протонной помпы (ИПП). Они быстро и очень эффективно подавляют секрецию соляной кислоты. В течение 12 часов после приема лекарства pH в желудке гарантированно не упадет ниже 4. Этого вполне достаточно для создания благоприятных условий, позволяющих слизистой начать восстановительные работы.
К ингибиторам протонной помпы относятся омепразол (Омез), лансопрозол (Эпикур), пантопрозол (Контролок), рабепразол (Париет) и эзомепразол (Нексиум). Несмотря на ощутимую разницу в цене между некоторыми представителями группы, считается, что все они одинаково эффективны. - Антибиотики. Антибактериальные препараты — основа эрадикационной терапии. На хитроумную бактерию, способную выживать в активно-кислотных условиях, действуют всего несколько лекарств. Среди них амоксициллин (Флемоксин Солютаб), тетрациклин и клатритромицин (Клацид).
В связи с широким применением эрадикационной терапии врачи в последние годы начали отмечать рост штаммов хеликобактерной инфекции, устойчивых к кларитромицину. Если инфекция относится к разряду особо «злостных» и не поддается стандартной терапии, в схему лечения могут вводить левофлоксацин. - Противомикробные препараты. Лекарства с противомикробными свойствами, в отличие от антибиотиков, активны в отношении не только бактерий, но и некоторых других микроорганизмов, в частности простейших. В качестве противомикробных средств используются два препарата: метронидазол и орнидазол. Они разрушают спиралевидную структуру ДНК бактерии, и та погибает.
- Препараты висмута. Висмут оказывает бактерицидное действие, нарушая целостность клеточной стенки Helicobacter pylori. Традиционный препарат висмута, которому уже на протяжении нескольких десятилетий нет альтернативы, — висмута трикалия дицитрат (Де-Нол).
Сила — в комбинации
Несмотря на эффективность каждого препарата в борьбе с хеликобактерией, поодиночке положительного результата не добиться. Чтобы побороть микроб, нужно нанести точный целенаправленный удар сразу с нескольких сторон. В современной гастроэнтерологии применяются несколько схем эрадикационной терапии.
- Терапия первой линии (т.е. назначаемая в первую очередь) включает ингибитор протонной помпы, кларитромицин и амоксициллин и рассчитана на 7–10 дней лечения. Эффективность этой комбинации не превышает 75 %.
- Терапия второй линии назначается, если первый курс не увенчался успехом. В таком случае кларитромицин меняют на тетрациклин. Четверная терапия состоит из ИПП, метронидазола или амоксициллина, тетрациклина и препарата висмута, которые нужно принимать 2 недели. После таких лекарственных нагрузок хеликобактерия погибает уже у 93 % больных.
Тем немногим пациентам, у которых микробы выживают и на этот раз, придется подвергнуться действию «терапии спасения», чаще всего содержащей левофлоксацин. Когда хеликобактерии погибают, язвенное поражение в слизистой желудка быстро заживает, часто не оставляя и следа.
Распространенная ошибка, которая часто приводит к неудачам в лечении язвенной болезни, — замена одного препарата из схемы другим, пусть даже из той же группы. Единственное исключение составляют ингибиторы протонной помпы.
Жизнь после язвы
Спустя несколько недель после окончания курса лечения проводится повторная гастроскопия и анализ на хеликобактерную инфекцию. Если выматывающее душу, а заодно и желудочно-кишечный тракт исследование подтверждает исцеление, можно почти забыть о своей язвенной болезни. Почему почти?
Потому что людям, которые победили язву желудка, на протяжении всей жизни нужно с осторожностью принимать нестероидные противовоспалительные препараты. В идеале их применяют только «под прикрытием» ингибиторов протонной помпы — они дополнительно защищают желудок. К счастью, это все ограничения, которые могут напомнить о болезни, еще каких-то тридцать лет назад считавшейся трудноизлечимой.
Марина Поздеева
Фото thinkstockphotos.com
Товары по теме: омепразол (Омез), лансопрозол (Эпикур), пантопрозол (Контролок), рабепразол (Париет), эзомепразол (Нексиум), амоксициллин (Флемоксин Солютаб), тетрациклин и клатритромицин (Клацид), висмута трикалия дицитрат (Де-Нол), метронидазол, орнидазол, левофлоксацин
Источник
Внимание: информация не предназначена для самолечения. Мы не гарантируем ее точность, достоверность и уместность в вашем случае (хотя и стремимся к этому). Лечение должно назначаться врачом-специалистом.
Открытие хеликобактер пилори так пошатнуло прежние подходы к выявлению и лечению воспалительных болезней ЖКТ, что среди наиболее грамотных пациентов начало бытовать мнение об обязательном бактериальном патогенезе гастрита и язвенной болезни желудка (ЯБЖ).
На самом деле, винить в развитии язвы злосчастный helicobacter следует далеко не всегда.
Ассоциированное заболевание
HP-ассоциированными (хеликобактерными) являются около 60% язв, локализованных в желудке, и около 90% глубоких воспалений, развивающихся в кишечнике.
Действительно, доля бактериальных поражений достаточно высока. Причины очевидны: носитель helicobacter pylory невольно заражает многих людей, с которыми тесно контактирует.
Заражение происходит бытовым путём — через общую посуду и полотенца, при поцелуе и т.п.
Хеликобактерии обнаруживают своё присутствие в организме не сразу. Симптомы недуга появляются только тогда, когда их жизнедеятельность приводит к нарушениям выработки гастрина и, следовательно, к стимуляции производства соляной кислоты.
Избыток кислоты пагубно влияет на состояние внутренних оболочек пищеварительных органов.
Хеликобактерную язвенную болезнь легко выявить посредством специальных контрольных методик — анализов и тестов. Если бактерии есть, простейший дыхательный тест покажет их наличие за считанные минуты. Вы узнаете результаты обследования сразу после прохождения диагностической процедуры.
Существуют чёткие и, как правило, весьма эффективные программы медикаментозного лечения ЯБЖ такого типа.
Язвы небактериального происхождения
Почти в 40% случаев выявленная ЯБЖ оказывается неассоциированной. В подобных обстоятельствах важнейшей задачей оказывается максимально точное определение причин патологического процесса — без установления причин бывает очень сложно подобрать адекватные средства терапии.
Каким может быть объяснение проблемы?
Пожалуй, первая среди распространённых причин небактериальной язвенной болезни — вредные привычки, а именно пристрастие к алкоголю и никотину.
Здесь, полагаем, дополнительные комментарии не требуются. Все люди знают, насколько вредно много пить и курить (правда, далеко не все пользуются этими знаниями…).
Иногда язве предшествует злоупотребление определёнными лекарственными препаратами, вредными для ЖКТ. Мы имеем в виду нестероидные противовоспалительные средства (они же — НПВС, НПВП, NSAID).
НПВС препятствуют выработке простагландинов, необходимых для защиты слизистой оболочки желудка. Пример такого лекарства — банальный аспирин.
Свой вклад в развитие болезни могут внести глюкокортикоиды. К ним относятся многие препараты, рекомендуемые при заболеваниях опорно-двигательного аппарата — при остеохондрозе, спондилезе и др.
Следует упомянуть об аутоиммунных и наследственно обусловленных язвах. Их прогрессирование определяется врождёнными особенностями организма.
Наконец, нельзя не назвать такую причину ЯБЖ, как первичные заболевания, влияющие на пищеварение — например, синдром Золлингера-Эллисона (он же — гастринома).
профилактика язвы хеликобактер пилори язва желудка
Источник


