Больные панкреатитом в россии
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Хронический панкреатит это весьма распространенное заболевание пищеварительной системы человека. Заболеваемость хроническим панкреатитом составляет несколько десятков случаев на 100 тысяч населения, а за последние годы отмечается стремительный рост количества больных с этой патологией.
Что такое хронический панкреатит? Как можно избежать этой болезни или облегчить ее течение? Каковы причины этой болезни и каких осложнений стоит опасаться больному с хроническим панкреатитом? Ответ на эти и другие вопросы вы найдете в этой статье.
Что такое хронический панкреатит и как часто он встречается?
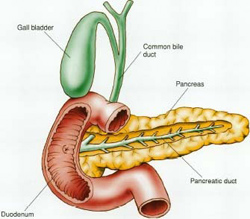
Хронический панкреатит это хроническое воспалительное заболевание поджелудочной железы, характеризующееся разрушением активной ткани железы, закупоркой ее протоков и постепенным нарушением ее способности вырабатывать ферменты, необходимые для пищеварения и гормоны, необходимые для поддержания физиологического уровня глюкозы в крови.
Хронический панкреатит обычно развивается и протекает на протяжении нескольких лет или нескольких десятков лет (в зависимости от возраста больного и причин болезни).
Длительный воспалительный процесс и продолжающееся воздействие патогенного фактора на ткани железы приводит к гибели большей части активных клеток, на месте которых разрастается неактивная, с функциональной точки зрения, соединительная ткань.
Средняя заболеваемость хроническим панкреатитом в странах Европы составляет около 25 случаев на 100 тысяч населения. В России и странах СНГ это показатель выше и может достигать 50 случаев на 100 тысяч населения. Нужно заметить, что согласно статистическим данным, в последние годы заболеваемость хроническим панкреатитом увеличилась вдвое. Хроническим панкреатитом болеют и взрослые и молодежь.
В чем отличие хронического панкреатита от острого?
Между острым и хроническим панкреатитом есть существенные различия: острый панкреатит носит характер неотложного состояния, с сильно выраженными симптомами. Чаще всего больные с острым панкреатитом попадают в отделения скорой помощи.
Хронический панкреатит, напротив, протекает длительное время и характеризуется сменой периодов обострения и затихания болезни. Очень часто симптомы болезни выражены незначительно или вообще отсутствуют. Сам по себе хронический панкреатит не угрожает жизни больного, однако его осложнения могут быть весьма опасными. Больные с хроническим панкреатитом наблюдаются у врача гастроэнтеролога или у семейного врача.
Несмотря на приведенные различия между обоими типами панкреатита есть и определенные сходства: оба заболевания носят воспалительный характер, то есть для них характерно воспаление тканей поджелудочной железы. Часто хронический панкреатит развивается после перенесенного приступа острого панкреатита, однако и острый панкреатит может развиться как осложнение хронического, то есть одна форма болезни может переходить в другую.
Каковы причины возникновения хронического панкреатита?
Хронический панкреатит это полиэтиологическое заболевание, то есть болезнь, в развитии которой участвуют множество факторов.
На данный момент основными факторами, способствующими развитию панкреатита, считаются:
• Алкоголь – поражает ткани поджелудочной железы, проникая в них через кровь либо по протоку поджелудочной железы прямо из кишечника. Алкоголизм считается основным фактором развития хронического панкреатита в более чем 40% этого заболевания. Организм женщин чувствительнее к действию алкоголя, чем организм мужчин, и потому у женщин хронический панкреатит на фоне злоупотребления алкоголем развивается раньше, чем у мужчин. Клинические исследования показывают, что изменения в поджелудочной железе развиваются уже на 3 год регулярного употребления алкоголя (более 100 г крепких напитков в день либо их эквивалент).
• Заболевания гепатобилиарной системы и двенадцатиперстной кишки – это вторая по распространенности причина хронического панкреатита. Хорошо известен тот факт, что поджелудочная железа находится в тесной анатомо-физиологической связи с желчным пузырем, двенадцатиперстной кишкой, желудком, поэтому заболевание любого из этих органов оказывает негативное влияние как на пищеварительную систему в целом, так и на поджелудочную железу в частности. Одной из частых причин развития хронического панкреатита у людей у которых можно исключить злоупотребление алкоголем является желчекаменная болезнь, сопровождающаяся нарушение оттока желчи и проникновением ее в ткани поджелудочной железы. Часто хронический панкреатит сопутствует язвенной болезни желудка. Показано, что при язвенной болезни повышается кислотность пищевого комка, поступающего в двенадцатиперстную кишку куда открывается проток поджелудочной железы. Низкий pH приводит к спазму (сужению) выводного протока, что в свою очередь нарушает отток пищеварительного сока, который накапливается в канальцах поджелудочной железы, постепенно разрушая ее ткани.
• Неправильное питание – бесспорный фактор риска развития хронического панкреатита. Известно, что употребление жирной, острой, соленой пищи оказывает раздражающее действие на желудок, двенадцатиперстную кишку поджелудочную железу и приводит к увеличению выработки кислоты и пищеварительных ферментов, способных спровоцировать приступ острого панкреатита. Стоит отметить, что в период праздников, по уже упомянутой причине наблюдается своеобразный «взрыв» заболеваемости острым панкреатитом и обострения хронического панкреатита.
• Инфекции способны спровоцировать хронический панкреатит в любом возрасте, в том числе и у детей. Опасность заболеть хроническим панкреатитом у больных гепатитом В, свинкой, у зараженных вирусом Эпштейна-Барра. Хронические инфекционные заболевания желчевыводящих путей (хронический холецистит, холангит) также способны спровоцировать хронический панкреатит.
• Врожденный хронический панкреатит наблюдается у детей страдающих муковисцидозом.
Профилактика хронического панкреатита
Меры профилактики хронического панкреатита сводятся к избеганию факторов риска, провоцирующих болезнь. Например, важной профилактической мерой хронического панкреатита является отказ от алкоголя и курения. Показано, что отказ от вредных привычек значительно повышает шансы больных на выздоровление и уменьшает частоту возникновения рецидивов болезни.
Правильный режим питания, употребление «здоровой пищи» способствуют нормализации работы пищеварительного тракта и являются важной профилактической мерой хронического панкреатита у детей и подростков. У взрослых правильный режим питания сокращает количество эпизодов обострения болезни.
У больных с заболеваниями печени и желчного пузыря, язвенной болезнью желудка и двенадцатиперстной кишки профилактика хронического панкреатита осуществляется за счет терапии основного заболевания.
Осложнения хронического панкреатита
Сам по себе хронический панкреатит не является смертельно опасным заболеванием и не требует экстренного лечения, однако осложнения этой болезни могут быть опасными и тяжелыми.
Приступ острого панкреатита – это самое грозное осложнение хронического панкреатита, возникающее при усилении действия одного из факторов провоцирующих хронический панкреатит (например, обильное застолье и употребление большого количества спиртного). Приступ острого панкреатита начинается с возникновения острых болей в животе «опоясывающих» больного, нарушения общего состояния, учащения пульса, падения артериального давления. Больные с острым панкреатитом требуют скороу медицинской помощи, так как приступ острого панкреатита считается одним из наиболее опасных состояний в хирургии.
Киста поджелудочной железы – это одно из частых осложнений хронического панкреатита. Обычно кисты поджелудочной железы представляют собой полости со стенками из соединительной ткани, заполненные пищеварительным соком и ферментами поджелудочной железы. Образование кисты происходит вследствие закупорки выводных протоков железы, что приводит к накапливанию пищеварительного сока в постепенно расширяющейся полости. Как правило, кисты ничем себя не проявляют, однако в случае разрыва или инфицирования кисты возникают симптомы характерные для острого панкреатита.
Рак поджелудочной железы – это одно из осложнений длительно текущего хронического панкреатита. Чаще всего рак поджелудочной железы развивается у людей перешагнувших 70-ти летнюю черту с давней историей хронического панкреатита. У таких пациентов хронический воспалительный процесс в поджелудочной железе приводит к нарушению механизмов регуляции деления и взросления клеток, что является одним из основных условий зарождения злокачественной опухоли.
Сахарный диабет – осложняет течение хронического панкреатита примерно у каждого 20 больного с этой патологией. Развитие диабета у больных хроническим панкреатитом объясняется разрушением воспалительным процессом эндокринных клеток синтезирующих инсулин, поэтому диабет носит инсулинозависимый характер.
Экзокринная недостаточность поджелудочной железы — это самое частое, но наименее опасное осложнение поджелудочной железы. Экзокринная недостаточность поджелудочной железы характеризуется снижением выработки пищеварительных ферментов и расстройством процессов пищеварения. В отсутствии ферментов пища, поступающая в кишечник, не расщепляется и не всасывается. Появление в кишечнике большого количества непереваренных питательных веществ приводит к бурному развитию микрофлоры, вырабатывающей газ. Одним из постоянных симптомов ферментной недостаточности поджелудочной железы является метеоризм. Не менее часто наблюдаются хроническая диарея, стеаторея (выделение непереваренных жиров).
Ферментная недостаточность поджелудочной железы приводит к истощению больного, развитию у него гиповитаминозов, так как из-за нарушения процесса пищеварения в кишечнике больного усваивается только малая часть питательных веществ.
Хронический панкреатит требует обязательной диагностики и лечения. Одним из основных направлений профилактики и лечения хронического панкреатита является устранение факторов провоцирующих заболевание.
Библиография:
1. Багненко С.Ф. Хронический панкреатит : Рук.для врачей, СПб.и др. : Питер, 2000
2. Маев И.В. Хронический панкреатит, М. : Медицина, 2005
Перед применением необходимо проконсультироваться со специалистом.
Источник
О такой болезни, как панкреатит, скорее всего, слышали многие, особенно люди среднего и старшего возраста. Но как именно и почему она появляется? Какие имеет формы, симптомы и последствия? Как диагностируется и, самое главное, что делать при ее появлении? Ответы на эти вопросы мы дадим в нашей статье.
Что такое панкреатит и какой он бывает?
Название заболевания «панкреатит» произошло от греческого слова pancreatitis, которое, в свою очередь, состоит из двух частей: pancreas — поджелудочная железа и itis — воспаление. Воспаление поджелудочной железы может вызывать целая группа заболеваний, при этом в клинической практике выделяют две формы панкреатита — острый и хронический. У мужчин панкреатит диагностируется реже, чем у женщин. Кроме того, заболеванию чаще подвержены пожилые люди и лица, страдающие избыточным весом.
Острый панкреатит — это воспалительное поражение поджелудочной железы, вызванное ферментативным аутолизом, или самоперевариванием. Ферменты, вырабатываемые железой, из-за воспаления не могут попасть в двенадцатиперстную кишку и начинают активно действовать в самой поджелудочной, разрушая ее. Чаще острый панкреатит проявляется только в виде воспалительного процесса и отеков того или иного отдела поджелудочной железы, но иногда на смену воспалению приходит фиброз или атрофия, некроз, нагноение, множественные кровоизлияния и абсцессы.
На заметку
Острый панкреатит был выделен как отдельное заболевание в 1870 году Э. Клебсом, а в 1889 году американский врач Р. Фитц впервые диагностировал острый панкреатит при жизни больного[1].
Хронический панкреатит встречается чаще, чем острый: в Европе количество случаев заболевания составляет 25 человек на 1000 ежегодно. В нашей стране регистрируется около 60 тысяч заболевших в год[2]. Обычно хронический панкреатит выявляется у пациентов среднего или пожилого возраста. Врачи различают два типа хронического панкреатита — первичный и вторичный. При первичном типе воспалительный процесс изначально локализуется именно в поджелудочной железе. Вторичный, или сопутствующий, панкреатит всегда возникает на фоне другого заболевания — гастрита, язвенной болезни, желчнокаменной болезни, холецистита, гастрита и других.
При остром панкреатите функционирование поджелудочной железы может практически полностью восстановиться. При хроническом типе заболевания периоды обострения чередуются с ремиссией, но в целом функция поджелудочной железы постоянно снижается.
Что такое ферментная недостаточность поджелудочной железы?
Это разновидность пищевой непереносимости некоторых видов продуктов питания. Она возникает из-за дефицита ферментов, отвечающих за расщепление белков, жиров и углеводов. В результате нарушается пищеварительная функция организма: проявляется ряд определенных симптомов. У людей это заболевание диагностируется чаще, чем хронический панкреатит, но на протяжении долгого времени оно может протекать практически бессимптомно.
Ферментная недостаточность может быть врожденной и приобретенной. Врожденная недостаточность возникает на фоне какого-либо генетического дефекта, нарушающего нормальную работу поджелудочной железы. Приобретенная ферментная недостаточность чаще является результатом развития какого-то заболевания, при этом в подавляющем большинстве случаев причиной нарушения служит панкреатит, из-за которого в тканях поджелудочной железы развиваются патологические процессы, приводящие к ее атрофии и фиброзу. Поджелудочная железа в результате либо перестает вырабатывать ферменты в необходимом количестве (первичная, или экзокринная, недостаточность), либо по каким-то причинам они не активируются, попав в тонкий кишечник (вторичная недостаточность).
Симптомами экзокринной ферментной недостаточности являются жидкий, обильный стул, наличие в каловых массах непереваренных комочков пищи, появляющихся в результате недостаточного количества ферментов поджелудочной железы. Кроме того, из-за развития белково-энергетической недостаточности возникает авитаминоз, анемия и обезвоживание. Возможно резкое снижение массы тела, появление изжоги, тошноты, вздутия живота и рвоты.
Ферментная недостаточность без адекватного лечения может привести к истощению организма, а в редких случаях — даже к летальному исходу.
Какими симптомами проявляется панкреатит?
Для разных форм панкреатита характерны и разные симптомы.
При острой форме заболевания ведущим и постоянным симптомом считается сильная боль в верхней части живота. Если поражена вся железа, то боль может иметь опоясывающий характер. Иногда отмечается иррадиация боли в область сердца или за грудину. Интенсивность болевых ощущений напрямую зависит от степени повышения давления в протоках поджелудочной железы и в общем желчном протоке, от степени раздражения рецепторов. Из-за сильной боли пациент испытывает беспокойство и пытается менять положение тела, не получая при этом облегчения.
Важно!
Хотя боль и является основным симптомом, по ее интенсивности нельзя судить о стадии поражения поджелудочной железы, поскольку при наступлении некроза нервных окончаний боль может ослабевать.
Второй симптом острого панкреатита — тошнота и рвота, не приносящая больному облечения. В первых ее порциях наблюдается остатки пищи, а в последующих только слизистое содержимое желудка и желчь.
Кожа больного часто становится бледной, холодной, покрывается липким потом. Нередко острый панкреатит сопровождается появлением механической желтухи из-за повреждения общего желчного протока желчными камнями. Температура тела повышается вместе с развитием заболевания. Возможно учащение пульса, повышение давления.
При хроническом панкреатите наблюдается боль в надчревной области или левом подреберье, иногда она иррадиирует в спину или принимает опоясывающий характер. Интенсивность боли усиливается в положении лежа на спине, а в некоторых случаях ослабевает в положении сидя при небольшом наклоне вперед. Нередко боль иррадиирует в область сердца, левую лопатку или плечо, а также в подвздошную область. Характер боли и ее интенсивность могут быть различными: постоянная боль, боль после приема пищи или приступообразная боль.
Нередко в дополнение к боли возникают диспепсические расстройства, особенно они характерны при обострении или тяжелом течении заболевания. Наблюдается отрыжка, повышенное слюноотделение, тошнота, рвота, вздутие живота. Из-за развития ферментной недостаточности возникает снижение массы тела больного, а при тяжелых формах возможно появление депрессии, ипохондрии и прочих симптомов.
Возможные причины панкреатита
Острый панкреатит возникает из-за повреждения ацинозных (отвечающих за синтез и секрецию пищеварительных ферментов) клеток поджелудочной железы, повышенного выделения панкреатического сока и затруднения его оттока. В результате ферменты активируются в самой железе и возникает острый панкреатит. Повреждение ацинозных клеток может быть вызвано открытой или закрытой травмой живота, оперативными вмешательствами на органах брюшной полости, отравлениями, тяжелыми аллергическими реакциями, острыми расстройствами кровообращения поджелудочной железы из-за тромба, эмболии или сдавления сосудов.
Кроме того, острый панкреатит может быть спровоцирован заболеваниями желчных протоков, в частности забросом желчи в проток поджелудочной железы. Избыточное употребление пищи с высоким содержанием жиров и углеводов также может стать причиной возникновения заболевания. При этом к разрушению ацинозных клеток приводит и недостаток белковой пищи, даже при ненарушенном оттоке панкреатического сока.
В возникновении острого панкреатита могут сыграть роль и эндокринные нарушения (беременность, длительное лечение кортикостероидами), нарушение жирового обмена и некоторые инфекционные и аллергические заболевания.
Несомненным лидером в списке причин, вызывающих хронический панкреатит, является чрезмерное употребление алкоголя[3]. В России панкреатиты, вызванные алкоголизмом, выявляются примерно у 30 % больных. Также привести к развитию хронической формы панкреатита могут:
- новообразования поджелудочной железы;
- дуоденит;
- псевдокисты поджелудочной железы;
- стеноз большого дуоденального сосочка;
- травмы и оперативные вмешательства на поджелудочной железе.
Как диагностируется воспаление поджелудочной железы?
Диагностика панкреатита обычно трудностей не представляет, поскольку его симптомы всегда довольно ярко выражены. Тем не менее для точной постановки диагноза врач в обязательном порядке проводит целый ряд исследований.
Диагностика панкреатита включает:
- Физикальное исследование: осмотр языка пациента, пальпация передней стенки брюшной полости.
- Лабораторная диагностика:
- Общий клинический анализ крови для выявления признаков воспаления по увеличению СОЭ, количеству лейкоцитов и прочее;
- Общий клинический анализ мочи для определения присутствия в ней амилазы;
- копрограмма — анализа кала на наличие остатков непереваренной пищи;
- биохимический общетерапевтический анализ крови для определения уровня ферментов поджелудочной железы;
- бактериологическое исследование экссудата брюшной полости (проводится во время операции).
- Инструментальные исследования: Ультразвуковое исследование органов брюшной полости (комплексное), магнитно-резонансная томография, компьютерная томография, рентгенография, целиакография, эзофагогастродуоденоскопия, дуоденоскопия, диагностическая лапароскопия — по показаниям.
Как правило, хронический панкреатит сложнее диагностировать, чем острый, поэтому врачи большое значение придают опросу пациента, из которого можно сделать выводы о характере и типе боли, о режиме питания и наличии вредных привычек.
Что делать при ферментной недостаточности поджелудочной железы?
При остром панкреатите и обострении хронической формы заболевания лечение должно проводиться в стационаре под контролем врача. На начальной стадии лечения пациенту полностью запрещено принимать пищу, для купирования боли назначают обезболивающие средства и спазмолитики. Кроме того, рекомендуется полный покой, холод на живот для замедления производства поджелудочной железой пищеварительных ферментов. В некоторых случаях рекомендовано откачивание желудочного содержимого для снижения нагрузки на железу. В сложных ситуациях проводится хирургическая операция вплоть до удаления пораженного органа. При затруднении оттока секрета поджелудочной железы возможно эндоскопическое вмешательство — удаление камней из протоков поджелудочной железы, расширение протока различными способами.
Внимание!
Прием ферментных препаратов в острый период панкреатита противопоказан!
При хроническом панкреатите без обострения и вызванной им ферментной недостаточности лечение в первую очередь должно быть направлено на поддержку способности организма полноценно переваривать пищу. Для этого пациенту назначают ферментные препараты на основе панкреатина, содержащего протеазу, липазу, альфа-амилазу, трипсин, химотрипсин. Заместительная терапия не может восстановить саму поджелудочную железу, но вполне способна взять на себя работу, с которой железа не справляется. С помощью заместительной ферментной терапии организм больного способен усваивать питательные вещества из пищи в течение многих лет.
Кроме того, действие этих препаратов способно постепенно купировать болевой синдром за счет механизма обратного торможения выработки ферментов: панкреатин в лекарственной форме поступает в просвет двенадцатиперстной кишки, и протеаза инактивирует холецистокинин-релизинг-фактор, что приводит к снижению холецистокинина в крови и панкреатической секреции (по принципу «обратной связи»). Если же заместительная терапия на основе панкреатина недостаточна, то стимуляция выработки ферментов железой продолжается, ускоряется аутолиз, повышается внутрипротоковое давление и усиливается боль.
Ферментная терапия не только замещает дефицит необходимых ферментов, но и минимизирует секреторную функцию поджелудочной, обеспечивая органу функциональный покой.
Очень важно избавиться от привычек, провоцирующих заболевание, — от злоупотребления алкоголем, курения и нездорового питания.
До сих пор лечение панкреатической ферментной недостаточности остается достаточно сложной задачей, нуждающейся в комплексном подходе. Выбор схемы лечения специалисты рекомендуют делать индивидуально — с учетом степени недостаточности и выраженности эндокринных расстройств и болевого синдрома у пациента. Только знание лечащим врачом принципов ферментной заместительной терапии позволяет выработать адекватную тактику лечения и определить прогноз для пациента.
Источник