Больному хроническим панкреатитом использовать в питании растительное масло
Воспаление поджелудочной железы ограничивает человека в употреблении продуктов, насыщенных жирами. Но эти вещества необходимы для нормальной деятельности органов, поэтому растительное масло при панкреатите рекомендуется включать в рацион. Чтобы не нанести вреда больному организму, нужно уметь выбрать полезные сорта растительных жиров и придерживаться норм питания, которые регламентирует диета № 5п.

Воспаление поджелудочной железы ограничивает человека в употреблении продуктов, насыщенных жирами.
Как правильно выбрать?
При покупке пищевого растительного масла нужно обратить внимание на свежесть и состав продукта. Растительные жиры изменяются при воздействии света, температуры и воздуха — окисляются или прогоркают. Это снижает потребительские качества продукта, а для больного человека может оказаться опасным: ткани поджелудочной железы, не восстановившиеся после приступа, подвергаются раздражению из-за воздействия химически измененных компонентов разрешенного продукта.
Чтобы продлить срок годности растительного жира и предотвратить окисление, производители включают в состав консерванты и стабилизаторы. Добавки влияют на поджелудочную железу самым непредсказуемым образом.
Растительное масло, предназначенное для питания больного человека, должно быть натуральным и не содержать добавок.
При выборе следует остановиться на тех сортах, которые производители обозначают, как растительные масла первого холодного отжима. Такой продукт получают методом прессования сырья, и жир, выделяющийся при этом, считают самым чистым и качественным.
При покупке нужно обратить внимание на сохранность упаковки: при повреждении бутылки внутрь могут попасть и болезнетворные микроорганизмы, и воздух, который ускоряет порчу продукта. Не стоит покупать растительное масло с истекающим временем хранения или в торговой организации, где не соблюдают санитарные нормативы, ведь условия содержания продукта тоже могут быть нарушены.

Не стоит покупать растительное масло с истекающим временем хранения.
Какое масло самое полезное?
На полках супермаркетов можно найти самые разные сорта растительных жиров. Но для больного панкреатитом подойдут не все. Лучшими для употребления в пищу считаются:
- Оливковое. Оно ускоряет процессы регенерации тканей внутренних органов, содержит полезные для человека жирные кислоты (омега-3, 6, 9), витамины А, Е, D и большое количество фосфора. При панкреатите оно запрещено в периоды обострений.
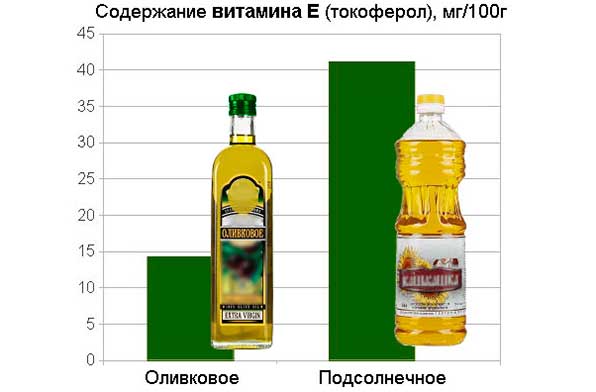
- Подсолнечное. По содержанию витамина Е превосходит оливковое, но из жирных кислот богато только омега-6, линолевой и олеиновой. Содержит большое количество полезных компонентов, необходимых для строительства клеток, улучшает обмен веществ.
Почему рафинированное масло вредно?
Оливковое масло: польза и вред. Состав, свойства и как правильно выбрать оливковое масло
Хронический и острый панкреатит. Панкреатит и калькулезный холецистит безопасное лечение.
Есть виды, которые употребляют не только как пищевые, но и как целебные. Их нельзя включать в рацион в фазе обострения. Среди них:
- Льняное — способствует выведению токсинов из организма, регенерации тканей.
- Облепиховое — славится как растительный антисептик и способствует восстановлению органов после их повреждения.
- Кедровое — применяется в народной медицине для заживления ран, но обладает желчегонным эффектом.
При панкреатите нельзя принимать лечебные растительные масла отдельно от пищевых продуктов: это может спровоцировать приступ.
Особое место среди растительных масел занимает королевское, или масло черного тмина (калинджи, нигеллы). Из-за высокого содержания эфирных веществ и желчегонного эффекта оно противопоказано больным панкреатитом.
Особенности употребления
Чтобы не нанести вреда поджелудочной железе, растительное масло включают в рацион после консультации с врачом. Рекомендуемые дозировки невелики и в начале периода ремиссии должны быть минимальны.

Чтобы не нанести вреда поджелудочной железе, растительное масло включают в рацион после консультации с врачом.
При острой форме
Больному нельзя употреблять жиры первые 4-6 суток после приступа. Растительные масла в этот период запрещены.
В хронической стадии
При переходе заболевания в хроническое течение жиры разрешают употреблять как добавку к пище. Растительное масло добавляют в кашу или суп, включают его в состав овощных пюре. Максимальные суточные дозировки в период устойчивой ремиссии не должны превышать 30 г подсолнечного, 10-20 г оливкового или 10 г льняного, облепихового или кедрового масла. Все количество нужно равномерно распределить на несколько приемов.
При обострении болезни
Допускается употребление только рафинированного подсолнечного масла в минимальных количествах (5 г в сутки). Его нужно добавлять в готовые блюда. При улучшении состояния больного дозировку постепенно доводят до 10-15 г в день.

Допускается употребление только рафинированного подсолнечного масла в минимальных количествах (5 г в сутки).
Во время ремиссии
После консультации с лечащим врачом и при хорошей переносимости во время ремиссии в пищу постепенно включают другие виды растительных масел, начиная ежедневный прием с 3-5 г. При отсутствии болезненных проявлений со стороны поджелудочной железы количество постепенно доводят до разрешенных доз.
Источник
Одним из обязательных условий диеты при панкреатите является ограничение жиров, так как они стимулируют выработку пищеварительных ферментов и нагружают поджелудочную железу. Однако вовсе отказаться от них нельзя, так как жиры необходимы для нормального течения многих физиологических процессов, построения клеточных мембран. Поэтому подсолнечное масло включается в рацион больного при достижении начальной стадии ремиссии, а также при хроническом панкреатите. В то же время, к его употреблению существует ряд рекомендаций.
Полезные свойства подсолнечного масла

Многие привыкли расценивать этот продукт только как источник жиров и лишних калорий. Однако натуральное подсолнечное масло, на самом деле, обладает широким спектром полезных свойств. Если его употреблять правильно и в умеренном количестве, то оно не только не принесет вреда здоровью, но и поможет наладить работу многих органов.
Подсолнечное масло способно оказать такое положительное влияние на организм человека:
- Обладает противовоспалительным, ранозаживляющим действием.
- Способствует развитию, росту, укреплению костей.
- Улучшает функционирование половых, эндокринных желез.
- Укрепляет иммунитет.
- Активизирует пищеварение, обмен веществ.
- Принимает участие в регуляции жирового баланса.
- Улучшает функционирование кишечника, желудка, печени.
- Способствует очищению крови и организма от токсинов, вредных веществ.
- Снижает риски развития таких недугов как инфаркт, атеросклероз, инсульт, рак.
- Активизирует работу головного мозга, улучшает память.
- Налаживает роботу сердечно-сосудистой системы.
- Очищает, питает, увлажняет кожу, способствует разглаживанию морщин.
- Способно уменьшать выраженность болевых ощущений.
- Защищает клетки от негативного воздействия свободных радикалов.
- Способствует замедлению старения клеток.
Разновидности продукта
Самый полезный вид подсолнечного масла – сырое первого отжима. Оно проходит только фильтрацию, поэтому сохраняет в полной мере все полезные элементы.
Нерафинированное очищают механическим путем. Оно также сохраняет витаминные и биологически активные вещества. Несмотря на такую пользу, многие сторонятся нерафинированной продукции из-за горьковатого привкуса, выраженного запаха. Однако высший и первый сорт такого продукта обладают минимально горьким привкусом и приятным запахом.
Гидратированное масло уже не имеет горького привкуса и выраженного запаха. Однако в процессе его обработки теряется много слизистых, белковых веществ.
Наименее полезным считается рафинированное и рафинированно дезодорированное масло. В процессе обработки оно очищается от жирных кислот, фосфолипидов и теряет много полезных компонентов, в том числе большинство витаминов (так как масло нагревают до 60 градусов), стеринов, токоферолов. Такое масло преимущественно используют в диетическом питании. Оно отличается отсутствием «подсолнечного» запаха и привкуса, светлым оттенком.
Состав
Качественное нерафинированное масло сдержит:
- растительные жиры;
- витамины Е, Д, А;
- фосфоросодержащие, летучие вещества;
- олеиновую, стеариновую, линолевую, линоленовую, миристиновую, пальмитиновую кислоты;
- кальций, калий, магний, цинк, селен, марганец.
На 99, 9 % продукт состоит из жиров. В нем отсутствуют белки и углеводы.
Калорийность
В 100 граммах продукта содержится 899 ккал.
Возможный вред масла и ограничения к применению

Натуральное подсолнечное масло не представляет вреда для организма, если его употреблять в умеренных количествах и правильно. Среди основных противопоказаний можно отметить:
- Так как продукт обладает высокой степенью жирности, его не следует использовать при обострении заболеваний органов пищеварительного тракта, тяжелом течении заболеваний органов сердечно-сосудистой системы.
- Людям, имеющим лишний вес, рекомендуется ограничить количество употребляемого масла.
- Продукт обладает желчегонным действием, поэтому его не следует использовать при заболеваниях желчевыводящих путей и желчного пузыря.
При личной непереносимости после приема масла может развиваться аллергическая реакция. Зачастую она проявляется кожной сыпью либо нарушениями пищеварения, которые сопровождаются вздутием живота, метеоризмом, тошнотой, нарушением стула, ощущением тяжести. Такие симптомы также могут проявляться в случаях превышения количества использованного продукта при слабом желудке или кишечнике, когда небольшая погрешность в диетическом питании может привести к их раздражению.
Следует отметить, что если употреблять такое масло в больших количествах, можно ожидать раздражение органов пищеварения даже у совершенно здорового человека, так как продукт очень жирный и представляет собой значительную нагрузку для желудка и поджелудочной.
Отдельно нужно обратить внимание на вред масла, которое поддают термической обработке. При сильном нагревании большинство полезных веществ утрачивается, в продукте начинают образовываться вредные канцерогены. Особенно вредно масло, на котором уже прежде что-то жарили. Поэтому нужно стараться поддавать жидкость минимальному нагреванию и никогда не использовать уже отработанный продукт повторно.
Также нельзя применять жидкость, которая хранилась со вскрытой крышкой больше месяца. После того, как бутылка открывается, в емкость, хоть и в малых количествах, начинает проникать воздух. В продукте происходят процессы окисления. Поэтому через месяц оно становится настоящим ядом для организма.
Уместность продукта в рационе при панкреатите

Диета при панкреатите предполагает строгое ограничение количества жиров в рационе больного. Однако для нормальной жизнедеятельности человека в определенном количестве они просто необходимы. Поэтому существуют четкие правила употребления и ограничения подсолнечного масла в меню людей, страдающих воспалением ПЖ.
Можно ли есть подсолнечное масло при панкреатите, прежде всего, зависит от формы заболевания.
На фоне обострения
Масло подсолнечное при остром панкреатите использовать категорически запрещается. Это объясняется высокой степенью жирности продукта. Его переработка и усваивание требует от поджелудочной продуцирования значительного количества фермента липазы. При остром воспалении поджелудочной ее функционирование нарушается, она не способна продуцировать нужное количество секретов.
Более того, вследствие отечности и спазмирования поджелудочных протоков ферменты не могут попасть в кишечник, поэтому они активизируются в железе и начинают переваривать ее ткани. Чем больше ферментов вырабатывается в ответ на прием жирной пищи, тем больше травмируются клетки поджелудочной.
По причине нарушения процессов оттока ферментов в кишечник большая часть пищи остается непереваренной. Ее частицы начинают загнивать, вызывая процессы брожения и развитие таких симптомов как метеоризм, вздутие живота, колики. Кроме того, такие условия являются очень благодатными для размножения патогенной микрофлоры. Это повышает риски осложнения панкреатита инфекционными процессами.
В масле содержатся кислоты, которые активизируют пищеварительные ферменты. В периоды острого воспаления железы это приведет к травмированию тканей органа и еще большему усугублению воспалительного процесса.
В стадии ремиссии

Подсолнечное масло при панкреатите в стадии ремиссии рекомендуется понемногу включать в рацион питания больного, так как жиры необходимы для формирования клеточных мембран. К тому же, растительные жиры намного легче усваиваются организмом, нежели животные.
На стадии ремиссии подсолнечное масло поспособствует налаживанию ферментной активности поджелудочной железы, процессов обмена веществ, очищению организма от токсических лекарственных веществ. Кроме того, такой продукт обладает мягким противовоспалительным, ранозаживляющим, обезболивающим действием. Это ускорит восстановление поврежденных тканей органа и поможет скорее наладить его функционирование.
Включать масло в рацион, начиная с половины чайной ложки, можно пробовать только при достижении стадии ремиссии, не раньше, чем через 10 дней после купирования острого воспаления. До момента достижения устойчивой ремиссии не следует употреблять больше двух чайных ложек масла в день.
Правила употребления натурального продукта
Существуют некоторые правила, выполнение которых позволит употреблять подсолнечное масло с наибольшей пользой для организма и уменьшит риски нанесения ему вреда:
- В день использовать не больше одной-двух столовых ложек масла, прием лучше всего разделить на три раза.
- Продукт добавлять в уже готовые блюда, салаты.
- Не подогревать (по этой причине нужно максимально ограничить, а лучше всего исключить употребление жареных блюд).
- Хорошо перемешивать с белковой пищей — это облегчит его усваивание.
Если продукт плохо переносится организмом, вызывает такие симптомы как колики, тошнота, повышенное газообразование, метеоризм, тяжесть в желудке, вздутие, следует ограничить количество масла или на время отказаться от его употребления.
Критерии выбора качественного масла

Полезным для организма будет только качественный продукт. И дело здесь не в консервантах и стабилизаторах, так как в такое масло их добавить практически невозможно, а в сроке годности, технологии приготовления и хранения.
Во время выбора продукции следует обратить внимание на следующие критерии:
| Фактор | Характеристика |
| Технология приготовления | Самым полезным является вымороженное масло или полученное вследствие холодного отжима. |
| Герметичность емкости | Крышка бутылки не должна прокручиваться, также не должно быть следов распечатывания емкости. |
| Срок годности | Чем ближе срок окончания годности, тем активнее в продукте проходят окислительные процессы — это делает масло менее полезным и даже потенциально опасным для организма человека. |
| Цвет | Рафинированная продукция должна быть светлой, без осадка. Нерафинированное масло на вид темноватое, оно также может иметь небольшое количество осадка – это фосфолипиды и они полезны. |
| Запах | Если есть возможность масло понюхать, следует знать о том, что рафинированная продукция практически или вообще не имеет запаха. Качественное нерафинированное масло обладает приятным, слегка горьковатым ароматом подсолнечных семечек. Если нерафинированный продукт отличается слишком выраженным, затхлым запахом, это явный признак того, что оно или очень низкого качества, или долго хранилось. |
Хранить продукт лучше всего в темном сухом месте при температуре от +5 до +25 градусов. Открытую жидкость можно держать не больше одного месяца.
Загрузка…
Источник
Воспаление поджелудочной железы, или панкреатит, — серьезное заболевание, способное значительно снизить качество жизни человека. Оно может быть вызвано множеством различных причин и протекать в разных формах, но во всех случаях панкреатит вызывает проблемы с выработкой пищеварительных ферментов, а значит, нарушает саму функцию переваривания пищи и усвоения организмом питательных веществ. Врачами разработана специальная схема лечения этого заболевания, важное место в которой занимает правильное питание.
Основные правила питания при панкреатите
Поджелудочная железа — один из главных участников процесса пищеварения. Вырабатываемые ею ферменты активно расщепляют пищу, способствуя скорейшему и более полному ее усвоению. Здоровая железа с легкостью справляется с этой задачей, производя нужное количество панкреатических энзимов (ферментов). Но при возникновении воспаления чересчур жирная или тяжелая пища вызывает чрезмерно большую нагрузку на орган, еще больше ухудшая его состояние.
При панкреатите в любой его форме следует придерживаться не только жестких правил в выборе продуктов, о которых мы поговорим ниже, но и особых принципов питания, разработанных специально для того, чтобы помочь поджелудочной железе легче справляться с ее главной функцией.
- Во-первых, следует придерживаться правил дробного питания, то есть принимать пищу часто, пять–шесть раз в день небольшими порциями — до 300 г[1].
- Во-вторых, обязательно химическое щажение поджелудочной железы и других органов пищеварения. Для этого из рациона исключают все, что может вызвать их раздражение и спровоцировать слишком активную выработку ферментов. Большинство продуктов отваривают или запекают.
- В-третьих, необходимо механическое щажение органов ЖКТ, то есть употребление в пищу блюд в измельченном или даже протертом виде (при остром панкреатите или обострении хронической формы заболевания).
Важно!
Слишком длительное применение протертых блюд также может привести к угнетению аппетита и похудению, так что при снятии обострения и улучшении состояния больного как можно быстрее переводят на непротертый вариант питания.
- В-четвертых, рацион должен содержать до 60% животного белка, то есть около 200 грамм ежедневно[2].
- В-пятых, ограничивается количество жиров до 50 г в день с равномерным их распределением по приемам пищи в течение дня. Жиры разрешено использовать только для приготовления блюд, как самостоятельное блюдо они запрещены. Например, от бутерброда со сливочным маслом придется отказаться, поскольку излишняя жировая нагрузка с большой вероятностью спровоцирует обострение заболевания и ухудшит его течение.
- В-шестых, следует ограничить количество ежедневно употребляемого в пищу сахара и сахаросодержащих продуктов до 30–40 г в день, при этом содержание углеводов должно оставаться обычным, до 350 г в день. Разрешается заменить сахар на ксилит или другие сахарозаменители.
- В-седьмых, исключается употребление продуктов, вызывающих повышенное газообразование (метеоризм).
- В-восьмых, ограничивается потребление соли. Разрешенная норма — три–пять грамм день.
О том, какие именно продукты разрешены при воспалении поджелудочной железы, а какие строго запрещены, мы расскажем ниже.
Что можно есть при панкреатите в зависимости от форм заболевания
При хроническом панкреатите в стадии стойкой ремиссии больной должен питаться в соответствии с основными требованиями, но при этом пища не обязательно должна быть измельченной или протертой. Целью диеты при хроническом панкреатите является обеспечение полноценного питания, уменьшение воспалительного процесса в поджелудочной железе, восстановление ее функций.
Из рациона исключают жареные блюда, продукты, способствующие брожению в кишечнике и богатые эфирными маслами, а также все раздражающие слизистые оболочки ЖКТ приправы и специи, экстрактивные вещества. Например, в мясе содержатся экстрактивные вещества, которые подразделяются на азотистые и безазотистые. В одном килограмме мяса содержится в среднем 3,5 г азотистых экстрактивных веществ. Больше всего азотистых экстрактивных веществ в свинине: общее их содержание достигает 6,5 г в одном килограмме мышечной ткани. Наименьшее количество экстрактивных веществ отмечается в баранине — 2,5 г на один килограмм мышц. В связи с этим в случаях, когда необходимо ограничение экстрактивных веществ, может быть рекомендована нежирная баранина.
Азотистые экстрактивные вещества — это карнозин, креатин, ансерин, пуриновые основания (гипоксантин) и др. Основное значение экстрактивных веществ заключается в их вкусовых свойствах и стимулирующем действии на секрецию пищеварительных желез.
Безазотистые экстрактивные вещества — гликоген, глюкоза, молочная кислота — содержатся в мясе в количестве около 1%. По своей активности они значительно уступают азотистым экстрактивным веществам.
Мясо взрослых животных богаче экстрактивными веществами и имеет более выраженный вкус, чем мясо молодых животных. Этим и объясняется то, что крепкие бульоны могут быть получены только из мяса взрослых животных. Экстрактивные вещества мяса являются энергичными возбудителями секреции желудочных желез, в связи с чем крепкие бульоны и жареное мясо в наибольшей степени возбуждают отделение пищеварительных соков. Вываренное мясо этим свойством не обладает, и поэтому оно широко используется в диетическом, химически щадящем рационе, при гастритах, язвенной болезни, заболеваниях печени и других болезнях органов пищеварения.
Блюда готовят на пару или запекают. Такой тип питания обычно рекомендуется на длительное время, чтобы дать поджелудочной железе возможность восстановиться. Перечень продуктов, разрешенных при хроническом панкреатите, довольно широк, так что у больного есть возможность питаться не только правильно, но и вкусно.
Лечебное питание при острой форме панкреатита и при обострении хронического панкреатита практически одинаково. В первый день заболевания оно входит в систему экстренной помощи при приступе и направлено на снижение болевых ощущений и активности поджелудочной железы. Традиционная формула — «холод, голод и покой» — как нельзя лучше отражает принципы лечения острого панкреатита и обострения хронической формы.
Для создания поджелудочной железе функционального покоя организм больного обеспечивают необходимыми питательными веществами (как правило, аминокислотами и витаминами) с помощью так называемого парентерального питания, то есть путем внутривенной инфузии (введения), минуя ЖКТ. В некоторых случаях, если у больного нет рвоты и признаков гастростаза, то есть замедления деятельности желудка, разрешается пить щелочную минеральную воду или некрепкий чай, примерно 1,5 литра в сутки. Примерно на вторые или третьи сутки пациента постепенно переводят на ограниченное энтеральное питание, а затем и на полноценное.
Лечебное питание при остром панкреатите и обострении хронической формы отличается рядом особенностей. Прежде всего, необходимо как можно скорее ввести в рацион пациента нужное количество белков, поскольку они необходимы для синтеза ингибиторов ферментов, подавляющих выработку последних поджелудочной железой. Для снижения нагрузки на орган иногда используют специальные смеси для энтерального питания, принимаемые через зонд или трубочку. Примерно спустя две недели пациенту разрешается расширенная диета с химическим и механическим щажением органов.
Больным в этот период рекомендуются различные виды слизистых супов на отварах круп или овощных бульонах, рубленые паровые блюда из нежирных сортов мяса и рыбы, паровые белковые омлеты, овощные и фруктовые пюре, свежеприготовленный творог, некрепкий чай, отвар шиповника, компоты, кисели. Соль для приготовления блюд не используется.
Лечебная диета «Стол № 5 п»: список продуктов
При диагностировании панкреатита больной вместе с медикаментозным лечением получает и рекомендацию по лечебному питанию. Специально для больных панкреатитом был разработан особый вариант диеты № 5, рекомендованной при заболеваниях печени и желчного пузыря, — диета № 5 п.
Существует два варианта этой диеты. Первый показан при остром панкреатите и обострении хронического, его назначают после голодания примерно на неделю. Калорийность рациона составляет 2170–2480 ккал.
Второй вариант, назначаемый при хроническом панкреатите в стадии ремиссии, отличается повышенным содержанием белков, суточный рацион при этой диете должен иметь энергетическую ценность примерно 2440–2680 ккал.
Примерное меню на один день согласно диете №5 п (второй вариант):
- завтрак: овсяная каша на воде, творожное суфле, морковный сок;
- второй завтрак: печеное яблоко;
- обед: суп-пюре их кабачков и моркови, рулет из говядины с тыквенным пюре, кисель ягодный;
- полдник: несдобное печенье, некрепкий чай;
- ужин: котлеты из судака на пару с цветной капустой, компот.
Список продуктов, разрешенных диетой № 5 п, выглядит следующим образом:
- Каши и крупы: манная, овсяная, гречневая ядрица, рис, приготовленные на воде.
- Молочные продукты: творог 1% жирности, простокваша и кефир с низким содержанием жира, нежирные сорта сыров.
- Супы: слизистые на отварах круп, овощные супы, супы на основе вторичных мясных бульонов, супы-пюре.
- Мясо и рыба: курица (грудка), кролик, нежирная говядина, индейка, треска, хек, минтай, щука, судак, камбала и другие нежирные сорта, отваренные или приготовленные на пару в виде биточков, котлет, фрикаделек, рулетов.
- Овощи и фрукты: кабачки, картофель, капуста брокколи, капуста цветная, морковь, томаты (с осторожностью), огурцы, тыква, сладкие яблоки и груши (желательно в печеном виде), сухофрукты. Овощи отваривают, иногда протирают.
- Соусы: неострые белые соусы типа бешамель, на овощном отваре, фруктово-ягодные.
- Сладкое: фруктовые и ягодные кисели, муссы, желе, зефир (в небольшом количестве), мед, пастила, некоторые сорта несдобного печенья.
- Другие продукты: масло сливочное и растительное для приготовления блюд, яйца куриные (белки), хлеб пшеничный вчерашний.
- Напитки: соки — морковный, тыквенный, абрикосовый, шиповниковый, минеральная вода, некрепкий чай.
Расширение диеты при улучшении самочувствия разрешено проводить только в пределах списка разрешенных блюд, не нарушая технологию приготовления и не превышая рекомендуемого объема.
Продукты, запрещенные при воспалении поджелудочной железы
Диетой № 5 п строго запрещено употребление в пищу следующих продуктов:
- Каши и крупы: горох, фасоль, ячневая и кукурузная крупа.
- Молочные продукты: молоко, сметана, сливки с повышенной жирностью, твердые сыры, жирный творог.
- Супы: на основе крепких мясных и рыбных бульонов, а также с пережаренными овощами в качестве заправки: борщ, рассольник, щи, уха.
- Мясо и рыба: жирные сорта рыбы — семга, форель, лососевая икра, копченая и соленая рыба, рыбные консервы, жирные свинина и говядина, колбаса, копчености, гусь, утка, мясные консервы.
- Овощи и фрукты: все овощные и фруктовые консервы, капуста белокочанная, лук, редис, баклажаны, болгарский перец.
- Соусы: кетчуп, аджика, горчица и все острые соусы.
- Сладкое: шоколад, мороженое, песочное тесто, кондитерские кремы.
- Другие продукты: жиры животного происхождения, ржаной хлеб и любая сдоба, грибы в любом виде.
- Напитки: соки — апельсиновый, виноградный, вишневый, томатный, газированные напитки, любой алкоголь, крепкий чай и кофе.
Нарушение диеты может спровоцировать приступ даже в том случае, если состояние больного длительное время было стабильным.
Важность ферментов при переваривании пищи
Переваривание пищи в организме идет при участии ферментов сразу нескольких видов, вырабатываемых желудком, поджелудочной железой и тонким кишечником. Каждый из энзимов отвечает за расщепление определенных составляющих пищи. При этом вырабатываются ферменты, расщепляющие:
- белки — протеазы (трипсин, химотрипсин);
- нуклеиновые кислоты — нуклеазы;
- жиры — липазы (стеапсин);
- углеводы — амилаза.
При возникновении воспаления поджелудочной железы ее способность к синтезированию ферментов существенно снижается, возникает ферментная недостаточность. Это состояние проявляется нарушением пищеварительных функций организма и всасывания им питательных веществ, возникает ряд неприятных симптомов, таких как жидкий обильный стул, обезвоживание организма, симптомы витаминной недостаточности и анемия. Может резко снизиться масса тела, нередко возникает изжога, тошнота, рвота, метеоризм. Продолжительная ферментная недостаточность очень опасна, так как без должного лечения она приводит к полному истощению организма.
Итак, правильное питание в сочетании с ферментной терапией, направленной на восполнение недостатка экзимов, вполне способно снизить неприятные проявления панкреатита и ферментной недостаточности. Самое главное — четко выполнять все назначения лечащего врача, не допуская самодеятельности в лечении.
Источник

