Антисекреторные препараты при остром панкреатите
Для купирования острого воспалительного процесса, предотвращения осложнений болезни гнойно-некротическими процессами необходимо подавить секреторную функцию поджелудочной железы. С этой целью при панкреатите назначаются антисекреторные препараты.
Главное правильно определить режим применения медикаментов, с учетом особенностей анамнеза, тяжести течения недуга.
Показания к назначению антисекреторных медикаментов
По своей природе антисекреторные медикаменты это препараты, которые уменьшают продуцирование соляной кислоты в ЖКТ. Активно воздействуя на париетальные клетки, они блокируют основные механизмы выработки кислотного вещества.
Антисекреторные средства показано применять при патологических состояниях, которые вызываются повышенной концентрацией соляной кислотой в организме, а именно:
- Остром, а также хроническом панкреатите.
- Пищеводе Барретта.
- Диспепсии.
- Язве желудка, вызванной медикаментозной терапией.
- Язвенном поражении 12-перстной кишки.
- Гастропатиях, обусловленных приемом нестероидных противовоспалительных средств.
- Медиагастральной и гастродуоденальной язве.
- Хроническом гастрите и дуодените.
- Синдромах Золлингера-Эллисона.
- Гастроэзофагеальной рефлюксной болезни.
- Эрадикации хеликобактерной инфекции.
Препараты могут назначаться как с целью лечения этих недугов, так и для предупреждения рецидивов их обострения.
В исключительных случаях эти медикаменты назначаются для лечения тяжелых форм изжоги и холецистита. Следует учитывать, что для лечения таких недугов препаратами первой линии являются антациды, которые уменьшают кислотность путем нейтрализации выработанной соляной кислоты. И только в том случае, если они не помогают, а также при тяжелом течении болезни, могут назначаться антисекреторные препараты.
Таким образом, антисекреторные средства предназначены для комплексного лечения кислотозависимых заболеваний пищеварительных органов.
Фармакологические свойства
Эти препараты оказывают следующее воздействие:
- Сводят к минимуму объёмы выделения соляной кислоты, благодаря чему снижается кислотность желудочного сока.
- Снижают уровень окисления проксимальной области тонкой кишки.
- Предупреждают появление новых повреждений стенок желудка и кишечника от воздействия соляной кислоты.
- Ускоряют процессы заживления поврежденных тканей.
- Снижают риски преждевременного разрушения медикаментозных ферментных средств под воздействием соляной кислоты.
Ранее вокруг этих препаратов было много дискуссий, касаемо рациональности их использования для лечения кислотозависимых заболеваний. Однако медицинские исследования показали, что медикаменты из этой группы эффективно снижают кислотность желудочного сока, а также уменьшают риски развития осложнений и рецидивов таких недугов.
Виды антисекреторных препаратов
Существуют следующие виды антисекреторных препаратов:
| Лекарство | Краткое писание действия | Представители |
| Н2-гистаминоблокаторы | Блокируют гистаминовые рецепторы слизистой оболочки желудка, тем самым снижая продуцирование кислот и ограничивая их попадание в просвет пищеварительного органа. | 1-е поколение: Циметидин 2-е поколение: Ранитидин 3-е поколение: Фамотидин 4-е поколение: Низатидин 5-е поколение: Роксатидин |
| Ингибиторы протонной помпы | На сегодня этот вид является самым эффективным в лечении кислотозависимых заболеваний. Оно считается пролекарством, поскольку в лекарственную форму превращается после поступления в органы пищеварения. Активный компонент медикамента вступает в контакт с ферментами париетальных клеток желудка и замедляет процессы выработки соляной кислоты. | Препараты на основе: — Омепразола (Омез, Ультоп). — Эзомепразола (Нексиум, Эманера). — Декслансопразола (Дексилант). — Лансопразола (Ланзап). — Рабепразола (Париет, Зульбекс). |
| М-холиноблокаторы | Эти препараты относятся к медикаментам старой группы. Ранее их активно использовали для снижения уровня кислотности путем блокирования активности М-холинорецепторов. Сейчас их используют очень редко, а предпочтение отдают средствам из первых двух групп. | Гастроцепин, лекарства, в основу которых входит хлорозил, метоциния йодид. |
Сегодня самыми эффективными антисекреторными средствами считаются ингибиторы протонной помпы. Они отличаются более сильным и продолжительным периодом действия.
Вместе с тем, их использование не всегда рационально, особенно при терапии панкреатита, сопровождающегося внешнесекреторной недостаточностью поджелудочной железы. Как показала медицинская практика, при данной клинической картине лучше себя показывают Н2-гистаминоблокаторы.
Побочные эффекты антисекреторной терапии
При антисекреторной терапии возможно развитие следующих побочных эффектов:
| Органы | Н-2 гистаминоблокаторы | Ингибиторы протонной помпы | М-холиноблокаторы |
| Органы пищеварения | Жидкий стул или запор, метеоризм, тошнота, повышение уровня трансаминазы, ухудшение выделительных способностей печени. | Понос, длительное отсутствие стула, повышенное газообразование и метеоризм, кандидоз слизистых оболочек, панкреатит, повышение активности трансамиазы, ухудшение аппетита, сухость во рту, раздражение кишечника, нарушение обмена веществ, увеличение массы тела. | Снижение тонуса кишечника, сухость во рту, затруднение глотания. |
| Опорно-двигательная система | Боли в мышцах, которые сопровождаются общей слабостью. | Боли в суставах и мышцах, судороги. | Нет данных. |
| Мочеполовые органы | Нефрит, импотенция, обратимая гинекомастия. | Нефрит, гинекомастия, возникновение болей в яичках, гематурия, глюкозурия. | Задержка выделения мочи. |
| Нервная система | Головная боль, депрессивное состояние, головокружение, нарушение сознания. | Головокружения, болевой дискомфорт в голове, чувство усталости, депрессивное состояние, бессонница, чрезмерное беспокойство или нервное возбуждение, галлюцинации, тремор и нарушение сознания. | Нет данных. |
| Кроветворение, кровоток | Тромбоцитопения. | Тромбоцитопения, лейкопения, панцитопения, лейкоцитоз, нейтропения. | Нет данных |
| Иммунный ответ | Аллергия: высыпания на коже, зуд, жжение кожных покровов. | Зуд, фотосенсибилизация, кожные высыпания (могут локализироваться на любом участке тела), ангионевротический отек, звон в ушах, нарушение зрительных функций. | Повышение температуры тела, кожная сыпь. |
| Органы дыхательной системы | Бронхоспазмы. | Спазмы в бронхах. | Нет данных. |
| Сердечно-сосудистая система | Нарушение сердечного ритма и проводимости сердца, снижение давления. | Ощущение сердцебиения, брадикардия, тахикардия, гипертония, болезненные ощущения в грудной клетке. | Тахикардия. |
| Другое | Аутоиммунный нефрит. | Звон в ушах, нарушение зрения. | Нарушение способности различать мелкие детали предметов. |
В случае проявления каких-либо симптомов побочных реакций необходимо сразу же обратиться к врачу для решения вопроса возможности дальнейшего проведения терапии.
В большинстве случаев риски развития побочек дозозависимые: чем больше доза и дольше принимается лекарство, тем выше риск развития негативных реакций.
Целесообразность антисекреторной терапии для лечения панкреатита
Антисекреторные средства при воспалении поджелудочной применяются как в острой стадии заболевания, так и для лечения хронического панкреатита.
Среди медиков долгое время шли дискуссии о рациональности использования этих медикаментов в терапии острого панкреатита. В результате более сотни исследований было установлено, что:
| Преимущества | Недостатки |
| Н2-гистаминоблокаторы и ингибиторы протонной помпы позволяют быстрее купировать воспалительный процесс и улучшить самочувствие пациента. | Антисекреторные препараты, даже в больших дозах, не способны прервать некротические процессы в поджелудочной железе. Также применение этих лекарств не оправдано при отечных формах панкреатита. |
Антисекреторная терапия панкреатита должна проводиться под строгим наблюдением врача. Ее суть состоит в том, чтобы подавить ферментную активность поджелудочной железы.
Установлено, что любое попадание воды и пищи в организм стимулирует выработку желудочного сока. Соляная кислота, которая является главной составляющей желудочного сока, стимулирует продуцирование поджелудочной пищеварительных ферментов. Таким образом, снижение концентрации соляной кислоты ведет к уменьшению секреторной функции поджелудочной.
Особенности подбора антисекреторных лекарств при панкреатите
Антисекреторные препараты при панкреатите назначаются только врачом. Наиболее часто используются лекарства из группы:
- Н2-гистаминоблокаторов.
- Ингибиторов протонной помпы.
М-холиноблокаторы сегодня практически не используют, так как их эффективность очень низка.
Н2-гистаминоблокаторы
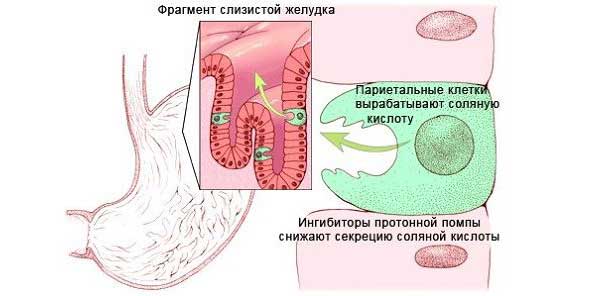
При панкреатите наиболее популярны такие представители этой лекарственной группы:
| Препарат | Краткое описание |
| Циметидин | Принимают по 200-400 мг трижды в день во время приема пищи и 400-800 мг перед сном. Максимальная дозировка в день – 2 грамма. Курс лечения: один-полтора месяца. |
| Фамотидин | Пьют единоразово по 40 мг в день на протяжении одного-двух месяцев. Максимальное количество – 80 мг в сутки. |
| Ранитидин | Применяют по 150 мг один-два раза в день сроком до двух недель |
| Роксатидин | Пьют по схеме: 75 мг дважды в день или 150 мг единоразово. Курс лечения определяет врач. |
Лекарства противопоказаны при:
- Личной непереносимости составляющих компонентов.
- Беременности.
- Грудном вскармливании.
- Не достижении пациентом 16 лет.
- Тяжелом нарушении функционирования почек и печени.
С осторожностью назначаются при:
- Циррозе печени.
- Заболевании кроветворных органов.
- Дисфункции почек.
Ингибиторы протонной помпы
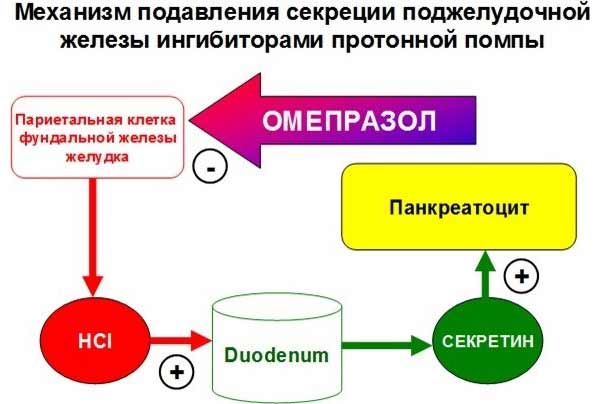
Сегодня эти препараты считаются наиболее эффективными в лечении кислотозависимого панкреатита. Однако следует учитывать, что по сравнению с предыдущей группой, у данных средств расширенный список побочных эффектов.
Особенно осторожно такие лекарства следует использовать в терапии хронического панкреатита, сопровождающегося внешнесекреторной недостаточностью.
| Препарат | Краткое описание приема | Особенности |
| Контрикал | Предназначен для лечения острого (в том числе и некротического) панкреатита. В день вводится 2-3 ампулы препарата. | При необходимости возможен прием после 12 недели беременности. |
| Нексиум | Принимают по 20 мг раз в день на протяжении 24 недель. | При беременности используют с осторожностью. В период лактации противопоказан. |
| Зульбекс | Принимают по 20-40 мг раз в сутки. | Не рекомендуется назначать в период беременности и лактации. Можно принимать с 12 лет. |
| Омез | 20-40 мг раз в сутки на протяжении одного-двух месяцев. | Перед началом и после терапии обязателен эндоскопический контроль. Разрешен к применению с 18 лет. |
Противопоказания к применению ингибиторов протонной помпы:
- Непереносимость составляющих компонентов.
- Лактация.
- Детский возраст.
- Одновременный прием атазанавира или нелфинавира.
При тяжелой почечной недостаточности использование таких средств ограничено. Также следует отметить, что ингибиторы особенно эффективны в лечении панкреатита, вызванного бактериями хеликобактер пилори.
Загрузка…
Источник
Л.И. Зинчук, И.Т. Ветлугаева, В.В. Бедин, Л.В. Сорокина, Л.И.
Федосова, Л.Д. Калимулина, В.И. Касперская
Кафедра госпитальной терапии и клинической фармакологии Кемеровской
государственной медицинской академии.
Одним из принципов патогенетической терапии острого и хронического
панкреатита является подавление секреции поджелудочной железы за счет блокады
кислотообразующей функции желудка. Наиболее мощными ингибиторами соляной кислоты
являются ингибиторы протонной помпы.
Цель настоящего исследования — изучение клинической эффективности
ланзопразола (ланзап фирмы «Dr. Reddy’s Laboratories», Индия) при остром
хроническом панкреатите и его обострении. Под наблюдением находилось 40 больных,
из них 6 — острым и 34 — хроническим панкреатитом. Диагноз ставили на основании
клинического обследования, результатов биохимического исследования и изменения
ультразвуковой картины. Эффективность лечения оценивали также с помощью этих
методов. Ланзап назначали всем больным по 30 мг 2 раза в сутки в составе
комплексной терапии. В результате лечения все симптомы острого панкреатита
купировались у 100% больных, обострения хронического панкреатита — у 94,1%.
Подавление секреции поджелудочной железы один из основных принципов
патогенетической терапии острого и хронического панкреатита [1]. Создание покоя
для поджелудочной железы, особенно в раннем периоде заболевания, предупреждает
дальнейшее развитие болезни. В стадии выраженных клинических проявлений
функциональный покой наряду со спазмолитической терапией уменьшает
воспалительный процесс в железе и быстрое ее восстановление. Антисекреторную
терапию назначают в первую очередь для подавления кислотообразующей функции
желудка, поскольку соляная кислота — основной стимулятор синтеза секретина,
который регулирует секрецию бикарбонатов и воды эпителием протоков поджелудочной
железы. Таким образом, угнетение кислотопродуцирующей функции желудка приводит к
снижению секреции поджелудочной железы за счет уменьшения ее объема и
бикарбонатов [2, 3, 4]. Известно, что секретин наряду с холецистокинином
провоцирует феномен «уклонения» ферментов в кровь. Блокада секретина уменьшает
не только секрецию панкреатического сока, но и инкрецию ферментов в кровь [5].
Функциональный покой поджелудочной железе обеспечивают назначением ферментов,
которые по принципу обратной связи уменьшают стимуляцию органа. Эффективность
ферментной терапии значительно возрастает при назначении антисекреторных
средств, так как в кислой среде ферменты быстро инактивируются, а при рН>5,0
начинают активно работать [1, 6].
Длительное время в качестве антисекреторных препаратов применялись
инъекционные формы блокаторов H2-гистаминовых рецепторов. Назначение
ингибиторов протонной помпы (ИПП) сдерживалось отсутствием инъекционных форм
препаратов или их высокой ценой. Вместе с тем ИПП в настоящее время являются
наиболее мощными ингибиторами соляной кислоты [6, 7, 8], и применение этих
препаратов при панкреатитах, возможно, позволило бы достичь эффекта за более
короткий срок лечения. Получены данные об иммуномодулирующей активности ИПП, в
частности ланзопразола, которая заключается в подавлении цитотоксического
действия и хемотаксиса естественных киллеров и полиморфно-ядерных лейкоцитов,
что говорит о дополнительном протективном влиянии ИПП при панкреатитах [9]. В
последние годы появились сообщения об успешном применении таблетированных ИПП не
только при хроническом, но и при остром панкреатите [2, 3].
Таблица 1. Характеристика болевого синдрома у больных острым и
хроническим пакреатитом
Изучаемый показатель Больные острым панкреатитом
(абс. число, %) Больные
хроническим панкреатитом
(абс. число, %) Локализация:
эпигастрий
эпигастрий и левое подреберье
эпигастрий и правое подреберье
весь живот
1(16,7)
—
—
5(83,3)
4(11,8)
11(32,3)
12(35,3)
7(20,6)
Время появления болей:
натощак и ночью
сразу после еды
поздние
независимо от еды
2(33,3)
2(33,3)
—
2(33,3)
4(11,8)
14(41,1)
7(20,6)
9(26,5)
Интенсивность:
слабые
умеренные
сильные
—
3(50,0)
3(50,0)
1(2,9)
16(47,1)
17(50,0)
Продолжительность:
до 1 ч
1-4 ч
более 4 ч
—
5(83,3)
1(16,7)
10(29,4)
10(29,4)
14(41,2)
Настоящее исследование посвящено изучению клинической эффективности
ланзопразола (ланзап фирмы «Dr.
Reddy’s Laboratories») у больных острым и
хроническим панкреатитом в фазе обострения. Как установлено О.Н. Минушкиным и
соавт., ланзопразол в сравнении с омепразолом в большей степени стимулирует
выработку гастрина, что свидетельствует о значительном кислотоблокирующем
эффекте препарата. Кроме того, ланзопразол снижает тонус сфинктера Одди; это
имеет большое значение в устранении протоковой гипертензии [3, 4]. О подобных
наблюдениях сообщают и зарубежные авторы [10, 11].
Таким образом, ланзопразол, уменьшая протоковую гипертензию и опосредованно
снижая секрецию поджелудочной железы, обеспечивает выполнение двух основных
патогенетических принципов в лечении острых и хронических панкреатитов.
Материалы и методы
Под наблюдением находилось 40 больных (21 мужчина и 19 женщин) в возрасте от
20 до 78 лет, средний возраст составил 50 лет. Острый панкреатит отечной формы
выявлен у 6 больных. Причиной панкреатита у 3 больных было употребление
алкоголя, у 2- желчнокаменная болезнь (ЖКБ), у 1 пациента обнаружена аденома
папиллы. Давность заболевания колебалась от 1 дня до 3 нед, в среднем 4,6±0,4
сут.
Хронический панкреатит установлен у 34 больных, у 6 из них (17,6%) —
алкогольный, у 15 (44,1%) — билиарнозависимый, у 4 (11,8%) — сочетанный
(алкогольный + билиарнозависимый), у 9 (26,5%) — идиопатический. Давность
заболевания — от 3 мес до 20 лет, в среднем — 7,4±1,6 года.
Клиническое обследование, биохимический анализ крови и мочи, ультразвуковое
исследование (УЗ И) проводили всем больным до и после лечения.
Анализ клинической картины острого панкреатита свидетельствует о наличии у
всех пациентов болевого и диспепсического синдромов. Опоясывающие боли отмечены
у 83,3% больных, умеренные и сильные — у 100%, продолжительные — у 100% (табл.
1). Диспепсический синдром, выраженный у 100% больных, проявлялся тошнотой у
всех пациентов, рвотой съеденной накануне пищей у 16,7%, изжогой у 16,7%,
чувством быстрого насыщения у 16,7% больных (табл. 2).
Таблица 2. Характеристика диспепсического синдрома у больных острым и
хроническим панкреатитом
Изучаемый показатель Больные острым панкреатитом
(абс. число, %) Больные
хроническим панкреатитам
(абс. число, %) Тошнота 6 (100,0) 32(94,1) Рвота 1 (16,7) 14(41,1) Отрыжка — 9(26,5) Изжога 1 (16,7) 7(20,6) Быстрое насыщение 1 (16,7) 14(41,1) Метеоризм — 22(64,7) Горечь во рту — 4(11,8) Понос — 22(64,7) Запор — 6(11,8) Патологические примеси в кале — 5(14,7) Стеаторея — 23(67,6)
Среди сопутствующей патологии наблюдались: ЖКБ — у 2 (33,3%), аденома папиллы
— у 1 (16,7%), язвенная болезнь ДПК — у 1 больного (16,7%).
Клиническая картина хронического панкреатита у всех больных характеризовалась
сочетанием болевого и диспепсического синдромов.
Боли чаще носили характер
полуопоясывающих: эпигастрий и правое подреберье — у 12 (35,3%), эпигастрий и
левое подреберье — у 11 (32,3%) больных. У 7 (20,6%) пациентов отмечены
опоясывающие боли, что свидетельствовало о поражении всех отделов поджелудочной
железы. Время появления болей было различным, у 41,2% больных они возникали
сразу после еды. Слабая интенсивность болевого синдрома отмечена у 1 (2,9%)
больного, у остальных пациентов боли были умеренными или сильными.
Продолжительность болей более 4 ч наблюдалась в 41,2% случаев.
Таблица 3. Динамика болевого синдрома после лечения у больных острым
и хроническим панкреатитом
Динамика болевого синдрома Больные острым панкреатитом
(абс. число, %) Больные хроническим панкреатитам
(абс. число, %) Купирован полностью на 1-й неделе лечения 4 (66,7) 14 (41,2) Купирован полностью на 2-й неделе лечения 2 (33,3) 12 (35,3) Боли уменьшились к концу лечения — 6 (17,6) Выраженный болевой синдром без динамики — 2 (5,9)
Признаки диспепсии выявлены у всех 34 больных хроническим панкреатитом (см.
табл. 2); чаще всего наблюдались тошнота, рвота, метеоризм, стеаторея. У 33
(97,1%) больных обнаружены сопутствующие заболевания органов пищеварения:
хронический гастрит (21 человек), эрозивный бульбит (17 человек), ЖКБ (9
человек), язвенная болезнь луковицы двенадцатиперстной кишки (5 человек).
Таблица 4. Динамика диспепсического синдрома после лечения у больных
острым и хроническим панкреатитом
Изучаемый
показатель Больные острым панкреатитом
(абс. число, %) Больные хроническим панкреатитом
(абс. число, %) нет на 1-й неделе лечения нет на 2-й неделе лечения нет на 2-й неделе лечения положительная динамика Тошнота 4(66,7) 2(33,3) 29(85,3) 3(8,8) Рвота 1(16,7) — 14(41,2) — Отрыжка 1(16,7) — 9(26,5) — Изжога 1(16,7) — 7(20,6) — Быстрое насыщение 1(16,7) — 11(32,3) 3(8,8) Метеоризм — — 19 55,9) 3(8,8) Горечь во рту — — 4(11,8) — Понос — — 20(58,8) — Запор — — 6(17,6) 2(5,9) Патологические примеси в кале — — 5(14,7) — Стеаторея — — 23(67,6) —
Все больные получали комплексное лечение, включающее спазмолитическую,
дезинтоксикационную терапию, анальгетики, ферментные препараты.
Ланзап назначали
в дозе 30 мг 2 раза в сутки всем пациентам. Длительность лечения при остром
панкреатите составила в среднем 13 сут (от 6 до 21 сут) и при хроническом
панкреатите — в среднем 11 сут (от 5 до 20 сут). Следует подчеркнуть, что
пероральный прием препарата на фоне полного голода не вызывал усиления
диспепсических явлений или возникновения других побочных эффектов как при
остром, так и при хроническом панкреатите. Антибактериальную терапию (амоксициллин
по 2 г/сут или гентамицин по 240 мг/сут) назначали 15 больным (2 — с острым и 13
— с хроническим панкреатитом). Сандостатин был включен в комплексное лечение 4
больных хроническим панкреатитом с выраженным обострением. При остром
панкреатите проводили однократную декомпрессию желудка 5 больным. Пациенту с
аденомой папиллы на 7-е сутки выполнено РХПГ и ЭПТ на протяжении 7 мм.
Результаты лечения больных острым панкреатитом
При остром панкреатите болевой и диспепсический синдромы купированы у всех
больных: у 4 — на первой неделе лечения и у 2 пациентов — на второй неделе.
Большинство диспепсических явлений исчезли к концу первой недели, лишь у 2
больных тошнота прекратилась на второй неделе лечения.
Амилаза крови при поступлении была повышена у 3 больных из 6; признаки
умеренного цитолиза и холестаза отмечены у 1 пациента. К концу лечения все
показатели нормализовались.
Увеличение размеров поджелудочной железы при УЗИ выявлено у 2 (33,3%)
больных, расширение вирсунгова протока до 4 мм — у 1 (16,7%) и инфильтрат в
проекции поджелудочной железы — у 1 (16,7%) пациента. К концу лечения УЗ-картина
была нормальной у всех больных.
Результаты лечения больных хроническим панкреатитом
При хроническом панкреатите к концу первой недели лечения болевой синдром
купирован у 14 (41,2%) и к концу второй недели — у 12 (35,3%) больных.
Уменьшение болей до тупых, ноющих, возникающих в основном после приема пищи,
отмечено у 6 (17,6%) пациентов. У 2 больных, страдавших болевой формой
панкреатита продолжительностью более 10 лет, сохранялся болевой синдром прежней
интенсивности.
К концу первой или в течение второй недели лечения исчезли такие
диспепсические симптомы, как тошнота — у 29 (85,3%) больных, рвота, отрыжка и
изжога — у всех пациентов, чувство быстрого насыщения — у 11 (32,3%), метеоризм
— у 19 (55,9%) человек. У 3 (8,8%) больных и после лечения периодически
появлялись после еды жалобы на тошноту, чувство быстрого насыщения, метеоризм.
У
26 больных (76,5%) стул полностью нормализовался, у 2 пациентов нарушения стула
сохранялись после лечения, у одного больного был неустойчивый стул и у одного —
периодически возникал понос. У всех больных с диспепсическим синдромом отмечен
положительный эффект лечения.
Изменения результатов биохимического исследования наблюдались у 23 больных
(67,7%): амилаземия — у 19 (55,9%) и амилазурия — у 14 (41,2%). Умеренный
цитолиз выявлен у 16 (47,1) пациентов, холестаз — у 4 (11,8%), повышение
холестерина — у 3 (8,8%) и увеличение СОЭ и лейкоцитоз — у 4 (11,8%) больных.
Гипергликемия обнаружена у 1 больного, снижение ПТИ и общего белка — у 2
пациентов. Это были больные с сопутствующей патологией (сахарный диабет типа 2,
хронический гепатит).
После лечения у 2 (5,9%) пациентов сохранялись повышенными показатели
холестерина, которые, однако, имели тенденцию к снижению. У остальных пациентов
все биохимические изменения к концу лечения нормализовались.
По данным УЗИ, размеры поджелудочной железы были увеличены у 9 (26,5%)
больных, расширение вирсунгова протока в среднем до 3 мм в диаметре — у 2
(5,9%). Кисты в головке и теле поджелудочной железы обнаружены у 4 (11,8%)
больных; в теле и хвосте — у 2 единичные (75 и 36 мм в диаметре) и у 2 пациентов
— множественные. У 32 (94,1%) больных наблюдались диффузные изменения в виде
неоднородной структуры, нечетких контуров, повышенной или сниженной эхогенности.
При контрольном УЗИ к концу лечения размеры поджелудочной железы
нормализовались у 8 из 9 больных, вирсунгова протока — у всех больных.
Заключение
Проведенное исследование свидетельствует о высокой клинической эффективности
ланзапа в составе комплексной терапии у больных острым и хроническим
панкреатитом в стадии обострения. Побочных эффектов при назначении препарата не
зарегистрировано, что свидетельствует о хорошей его переносимости у данной
категории больных.
С учетом результатов наших исследований и литературных данных можно
рекомендовать препарат ланзап в дозе 60 мг/сут при остром и обострении
хронического панкреатита в качестве патогенетической терапии.
Список литературы
1. Охлобыстин А.В. Алгоритмы ведения больных острым и хроническим
панкреатитом // Русский мед. журн. — 1999. — т. 7, № 6.
2. Маев И.В., Вьючнова Е.С., Дичева Д.Т., Овсянникова E.В. Эффективность
ингибиора протонной помпы омепразола (Лосека МАПС) при хроническом панкреатите в
стадии обострения // Росс. журн. гастроэнтерол., гепатол., колопроктол. — 2001.
т. 11, № 6. — С. 54-57.
3. Минушкин О.Н., Щеголев А.А., Масловский Л.В., Сергеев А.В. Результаты
применения препарата Ланзап у больных с острым и хроническим панкреатитом //
Практик. врач, — 2002. — № 1. — С. 42-46.
4. Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза,
диагностики и лечения // Consilium Medicum.- 2002 — т. 4, № 1.
5. Геллер Л.И. Основы клинической эндокринологии системы пищеварения. —
Владивосток: Изд-во Дальневосточ. ун-та, 1988. — С. 83-92.
6. Старостин Б.Д. Ингибиторы протонной помпы в гастроэнтерологии // Русский
мед. журн. — 1998. — т. 6, № 19. С. 1271-1280.
7. Лапина Т.Л. Гиперацидные состояния // Consilium Medicum, 2001. — т. 3, №
6.
8. Лопина О.Д. Механизм действия ингибиторов протонного насоса // Рос. журн.
гастроэнтерол., гепатол., колопроктол. 2002. — т. 12, № 2. — С. 38-44.
9. Capodicasa E., De Bellis F., Рей М.А. Effect of lansoprazole on human
leukocyte function // Immunopharmacol. immunotoxicol. — 1999. — N 2. — Р.
357-377.
10. Ianczewska I., Sagar М., Stostedt S. et al. Comparison of the effect of
lansoprazole and omeprazole on intragastric acidity and gastroesophageal reflux
in patients with gastroesophageal reflux disease // Scand. J. Gastroenterol. —
1998. — N 12, Р.1239-1243.
11. Thoring М., Hedenstrom Н., Friksson I..S. Rapid effect of lansoprasole on
intragastric рН: А crossover comparison with omeprazole // Scand. J.
Gastroenterol.- 1999. — N 4. — Р. 341-345.
Клинические перспективы гастроэнтерологии, гепатологии. 2003. № 6, с. 24-28.
Статья опубликована на сайте https://www.gastroscan.ru
Источник