Анализы при панкреатите инвитро
Метод определения
непрямая иммунофлуоресценция.
Исследуемый материал
Сыворотка крови
Обнаружение антител, ассоциированных с болезнью Крона.
Ацинарные клетки поджелудочной железы участвуют в обеспечении ее экзокринной функции – образовании пищеварительных ферментов, секретируемых в кишечник. Антитела к ацинарным клеткам поджелудочной железы, выявляемые методом непрямой флюоресценции, клинически ассоциированы с воспалительными заболеваниями кишечника и наиболее характерны для болезни Крона.
Причины появления антител к антигенам экзокринной части поджелудочной железы при воспалительных заболеваниях кишечника в настоящее время изучены недостаточно. Связи между панкреатитом и появлением таких антител не обнаружено, у пациентов с острым или хроническим панкреатитом подобные антитела выявляются лишь изредка (их титр в таких случаях значительно ниже, чем при болезни Крона). В то же время доказано, что антигены панкреатических ацинарных клеток являются нормальным компонентом пищеварительного сока кишечника, попадая в него в процессе секреции пищеварительных ферментов поджелудочной железой. Среди них гликопротеин GP2 (белок мембраны экскреторных гранул ацинарных клеток) идентифицирован как основной антиген для антител к ацинарным клеткам поджелудочной железы, ассоциированных с болезнью Крона (см. также тест № 1531 Антитела к GP2 антигену центроацинарных клеток поджелудочной железы). Относительно недавно было обнаружено, что экспрессия этого белка присуща не только ацинарным клеткам поджелудочной железы. В исследованиях с использованием биопсийного материала были продемонстрированы транскрипция GP2 мРНК и усиленная экспрессия GP2 в участках воспаления толстого кишечника пациентов с болезнью Крона, что вызвало дополнительный интерес к изучению возможной роли GP2-специфичных антител в патогенезе этого заболевания.
Антитела к экзокринной части поджелудочной железы выявляются в среднем у 39% пациентов с болезнью Крона (при длительности болезни более двух лет – у 50% заболевших), несколько чаще у сравнительно молодых пациентов. Значительно реже антитела к центроацинарным клеткам поджелудочной железы могут обнаруживаться при других заболеваниях желудочно-кишечного тракта. Для пациентов с болезнью Крона характерна также потеря толерантности к нормальной кишечной флоре и наличие постоянного неадекватного иммунного ответа на антигены нормальной флоры кишечника (см. тесты №№
1335
,
1336
Антитела к сахаромицетам, ASCA, IgG и IgA). Определение ASCA и PAB является полезным дополнением в процессе диагностики болезни Крона. Однако результаты этих серологических тестов сами по себе не могут служить основанием для постановки диагноза и должны рассматриваться в комплексе с результатами клинических, эндоскопических, лучевых методов обследования и гистологической оценки.
Литература
- Лапин С.В., Тотолян А.А. Иммунологическая лабораторная диагностика аутоиммунных заболеваний. — СПб.: Изд. «Человек». 2010:272.
- Conrad K., Schlosler W., Hiepe F., Fitzler M.J. Autoantibodies in Organ Specific Autoimmune Diseases: A Diagnostic Reference. Pabst Science Publishers. — Dresden. 2011;8.
- Kuna A.Т. Serological markers of inflammatory bowel disease. Biochem Medica. 2013;23:28-42.
- Инструкции к набору реагентов.
Источник
Анализы при панкреатите нужны для подтверждения осложнений в работе поджелудочной железы и необходимости соответствующего лечения. Материалом для исследований служат моча, кал, слюна и кровь.
Обычно при плановом обследовании пациенту рекомендуют придерживаться специальной диеты и сдавать все натощак, это необходимо для достоверности данных.
Роль анализов в диагностике проблем с поджелудочной железой
Лабораторные исследования помогают определить присутствующее воспаление поджелудочной железы, осложнения, степень поражения органа. В процессе лечения анализы помогают контролировать эффективность назначенной терапии и улучшение состояния пациента.
Результат обследования помогает выявить нарушение выработки ферментов, которые отвечают за производство инсулина и глюкагона, а также сбой в функционировании аппарата, контролирующего их обмен.
Общий анализ крови
Показатели крови помогают выявить воспаление. В этой жидкости увеличивается количество нейтрофилов, лейкоцитов, СОЭ. Если в процессе лечения показатель СОЭ не стабилизируется, то это говорит о наличии осложнений панкреатита.
При хронической форме болезни у пациента выявляется недостаток питательных веществ, что выражается в уменьшении СОЭ и лейкоцитов. При тяжелом состоянии наблюдается железодефицитная, фолиевая анемия.
Если анализ крови показывает низкие значения эритроцитов и гемоглобина, то велика вероятность геморрагического изменения железы с большой кровопотерей. За стабильность водно-электролитного баланса отвечает показатель гематокрита.
Биохимический анализ крови
Многие интересуются, как проверить поджелудочную железу, например, в ИНВИТРО. Из всех стандартных лабораторных методов на наличие панкреатита лучшим считается анализ крови на биохимию. Он может выявить ряд нарушений:
- Гипопротеинемию (при увеличении глобулинов).
- Повышение липазы, трипсина. Это указывает на хронизацию процесса.
- Увеличение щелочной фосфатазы, когда нарушены функции оттока желчи.
В анализе на биохимию самыми важными считаются следующие показатели:
- Альфа-амилаза. Повышение говорит об обострении болезни. Норма величины варьируется в пределах 100 Ед. Понижение уровня ниже предельной границы в 28 Ед. является патологическим проявлением различных заболеваний внутренних органов.
- Холестерин. Повышение показателя говорит о том, что поджелудочная железа слишком перегружена и орган испытывает трудности в работе. Если своевременно не изменить эту ситуацию, то может развиться сахарный диабет. При панкреатите уровень холестерина снижается. В норме эта цифра варьирует в пределах 3-6 Ед.
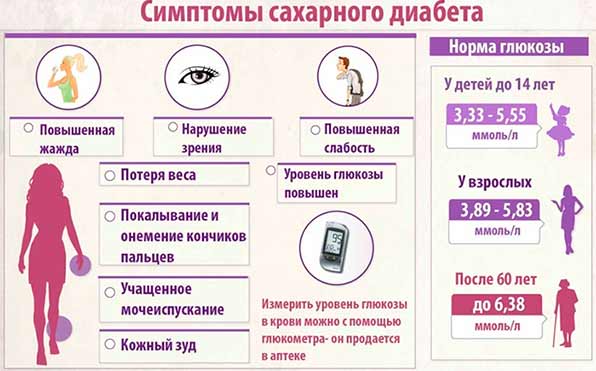
- Уровень сахара в крови. У здорового человека величина остается в пределах 3-5,5 Ед. Если у пациента развивается панкреатит, то показатель значительно повышается. Это можно объяснить нарушением углеводного обмена, для которого поджелудочная железа имеет большое значение. Если сахар в крови повышен, то в качестве дополнительной проверки на диабет назначают сдачу гликированного гемоглобина. Его показатели будут больше нужных даже на ранней стадии развития болезни. Норма у здоровых людей составляет от 4 до 6 %.
-
Глобулины
. При наличии патологии количество их снижается. - Уровень сывороточной эластазы. Количество фермента обычно проверяют для выявления острого панкреатита. Чем выше показатель, тем значительнее очаги некротических изменений в органе.
- Липаза. Этот фермент выполняет функции расщепления липидных жиров. Показатель не отличается значительной точностью, так как время выведения и максимальное количество в крови не имеют четких границ и зависят от ряда факторов.
- Определение уровня онкомаркеров. Этот анализ необходим для предотвращения перехода хронической формы в рак. В основном специалистов интересуют величины карциноэмбрионального антигена, СА 19 – 9. Двукратное повышение первого маркера и троекратное увеличение второго выступают признаком воспалительного процесса. Если уровень превосходит данные значения, то риск раковой болезни значительно увеличивается. Тем не менее говорить о раке именно поджелудочной железы рано, так как данное значение может указывать на патологию желудка и других внутренних органов. Норма СА 19 – 9: 0 – 34 ЕД/мл; карциноэмбрионального антигена: 0 – 3,76 нг/мл. Для курящих предел границы выше.
Важно! Для получение детальной информации о состоянии пациента врач должен определить не общую цифру для амилазы, а непосредственно панкреатическую изоамилазу. Нормы общего показателя в крови — 29-100 Ед/л, в то время как панкреатической величины — не более 52 Ед/л.
Правила забора крови
Если необходимо провести забор венозной или капиллярной крови, то это делают натощак, при этом неважно, на какие анализы сдавать материал. При подозрении на панкреатит за несколько суток до похода в поликлинику следует начать соблюдать диету, которая исключает жирные, жареные, острые, сладкие и соленые блюда.
Помимо этого, утром в день сдачи крови рекомендуется:
- Отказаться от еды и питья. Интервал от последнего приема пищи до посещения клиники не должен быть меньше 8 часов.
- Не курить.
- Исключить накануне чрезмерные физические нагрузки.
- За несколько суток следует отказаться от алкоголя, кофе и крепкого чая.
Изучение каловых масс
Анализ кала назначают для выявления изменений. Их определяет количество ферментов. Если показатель ниже нормы, то переваривание пищи нарушается, что можно увидеть по следующим признакам:
- Присутствие жира в материале.
- Визуализация непереваренных остатков пищи.
- Посветление кала. Это происходит лишь в случае перекрытия желчевыводящих путей.
Как правильно подготовиться для сдачи кала
Чтобы получить правильный диагноз, пациенту показано строгое соблюдение режима питания. При этом рекомендуется диета Шмидта. Основными критериями является употребление белка (105 г), углеводов около 175 г и жиров 130 г. Суточная калорийность — 2200-2500 ккал.
Перед сбором материала, чтобы не нарушить уровень ферментов, следует отказаться от содержащих эти вещества медикаментозных средств, алкоголя.
Расшифровка анализов кала
У здорового человека при употреблении 100 г жира содержание в кале нейтрального показателя сохраняется в пределах 7 г. Если количество значительно превышает норму, то это говорит об отсутствии должного количества ферментов. Вследствие патологии кал может содержать повышенное количество непереваренных мышечных волокон.
Диагностирование внешнесекреторной недостаточности возможно, если уровень желчных кислот в пределах нормы, а показатель мыла и нейтрального жира превышен.
Визуально определить нарушения довольно легко, если кал имеет жидкую консистенцию, блестящую поверхность, плохо смывается и отличается неприятным запахом. Это происходит из-за неполного переваривания белков и, как следствие, их гниения.
Имея подозрение на панкреатит, патологические изменения вычисляются наличием амилореи, стеатореи, креатореи. Часто проводят эластазный тест, где показатель эластаз-1 понижен при нарушении работы железы.
Анализ мочи
Для определения нарушений в урине исследуют уровень амилазы. Этот фермент вырабатывается в слюнной и поджелудочной железах. Его основная функция — расщепление сложных углеводов на простые.
В норме анализ на ферменты дает показатель не выше 64 ЕД. При остром панкреатите диастаза значительно возрастает, а когда болезнь в хронической форме, происходит снижение показателя, при этом цифра не достигает 16 ЕД.
Анализы мочи не являются единственным способом определения недуга, так как уровень амилазы может изменяться и при других патологиях.
Важно! Следует знать, что при остром течении панкреатита цвет урины интенсивнее обычного. Также могут обнаруживаться кетоновые тела. Для тяжелой формы характерно значительное присутствие белка, эритроцитов, лейкоцитов и цилиндров, это происходит при поражении почек.
Правильный сбор урины для анализа
Чтобы показатели были правдивыми, важно подходить к обследованию ответственно. При подозрении на острое течение болезни сдать анализ нужно в срочном порядке, при этом направление содержит пометку «cito». Так как диастаза быстро разрушается, собранный материал должен быть теплым.
При плановой проверке в стационаре необходимо собрать утреннюю урину и быстро доставить в лабораторию. Иногда показан суточный мониторинг каждые 3 часа.
Таблицы отклонения показателей от нормы при панкреатите
Расшифровка анализов производится по табличным данных.
Общий анализ крови, если присутствует воспалительный процесс, выглядит следующим образом:
| Наименование показателя | Норма | Отклонение при панкреатите |
| Лейкоциты | 4-9,0×109/л | Значительно выше нормы |
| СОЭ | 2-16 мм/ч | Намного дольше |
| Антиген поджелудочной железы | Не определяется | Есть при остром течении, в хронической форме не определяется |
Биохимический анализ крови считается самым информативным. Его значения:
| Наименование показателя | Норма | Отклонение при панкреатите |
| Уровень сахара в крови | 3,4-5,9 ммоль/л | Повышенный |
| Холестерин | 3,1-5,8 ммоль/л | Занижен |
| α 2- глобулины | 7-14% | Повышены |
| Амилаза | 29-100 ед/л | Повышена |
| Липаза | 21-193 ед/л | Завышен |
| Трипсин | 9-60 мкг/л | Завышен |
| С — реактивные белки | 152 мг/л | Завышен |
| Билирубин конъюгированный | Не определяется | Есть |
Исследование мочи выявляет повышение амилазы:
| Наименование показателя | Норма | Отклонение при панкреатите |
| Амилаза мочи | 0,48 — 0,73 | Возрастает при остром течении Понижается в хронической форме |
Дополнительные анализы
В некоторых случаях врач может рекомендовать пройти обследование с рядом нетипичных анализов. К ним относят:
- Мазок слюны. При остром панкреатите количество амилазы повышено, а при хроническом, напротив, понижено.
- Анализ мочи на наличие трипсиногена. Несмотря на высокую информативность и точность метода, определяют показатель таким путем довольно редко, так как он доступен не всем клиникам и пациентам ввиду его дороговизны.
- Зондирование. Панкреатический сок забирается в процессе обследования и направляется в лабораторию. При хроническом недуге уровень ферментов повышается на фоне увеличения бикарбонатной активности.
Помимо проведения вышеперечисленных анализов, пациента целесообразно направить на обследование с помощью инструментальных методов — УЗИ и рентгенографию.
Они помогают увидеть неоднородность структуры железы, увеличение или уменьшение ее размеров, присутствие опухолей, кист, уплотнений, камней или кальцинатов как в органе, так и в панкреатических протоках, расширение каналов, нарушение в них активного движения.
Каждая лаборатория использует различные реактивы, из-за этого в расшифровке может меняться уровень нормы показателей. Обычно пограничные пределы указаны в отдельной графе.
Результаты анализов могут показать наличие воспаления, вовлечение в процесс других органов. Диагностика пациента с подозрением на панкреатит обязательно должна включать инструментальные методы обследования.
Источник
Метод определения
непрямая иммунофлуоресценция.
Исследуемый материал
Сыворотка крови
Обнаружение антител, ассоциированных с болезнью Крона.
Ацинарные клетки поджелудочной железы участвуют в обеспечении ее экзокринной функции – образовании пищеварительных ферментов, секретируемых в кишечник. Антитела к ацинарным клеткам поджелудочной железы, выявляемые методом непрямой флюоресценции, клинически ассоциированы с воспалительными заболеваниями кишечника и наиболее характерны для болезни Крона.
Причины появления антител к антигенам экзокринной части поджелудочной железы при воспалительных заболеваниях кишечника в настоящее время изучены недостаточно. Связи между панкреатитом и появлением таких антител не обнаружено, у пациентов с острым или хроническим панкреатитом подобные антитела выявляются лишь изредка (их титр в таких случаях значительно ниже, чем при болезни Крона). В то же время доказано, что антигены панкреатических ацинарных клеток являются нормальным компонентом пищеварительного сока кишечника, попадая в него в процессе секреции пищеварительных ферментов поджелудочной железой. Среди них гликопротеин GP2 (белок мембраны экскреторных гранул ацинарных клеток) идентифицирован как основной антиген для антител к ацинарным клеткам поджелудочной железы, ассоциированных с болезнью Крона (см. также тест № 1531 Антитела к GP2 антигену центроацинарных клеток поджелудочной железы). Относительно недавно было обнаружено, что экспрессия этого белка присуща не только ацинарным клеткам поджелудочной железы. В исследованиях с использованием биопсийного материала были продемонстрированы транскрипция GP2 мРНК и усиленная экспрессия GP2 в участках воспаления толстого кишечника пациентов с болезнью Крона, что вызвало дополнительный интерес к изучению возможной роли GP2-специфичных антител в патогенезе этого заболевания.
Антитела к экзокринной части поджелудочной железы выявляются в среднем у 39% пациентов с болезнью Крона (при длительности болезни более двух лет – у 50% заболевших), несколько чаще у сравнительно молодых пациентов. Значительно реже антитела к центроацинарным клеткам поджелудочной железы могут обнаруживаться при других заболеваниях желудочно-кишечного тракта. Для пациентов с болезнью Крона характерна также потеря толерантности к нормальной кишечной флоре и наличие постоянного неадекватного иммунного ответа на антигены нормальной флоры кишечника (см. тесты №№
1335
,
1336
Антитела к сахаромицетам, ASCA, IgG и IgA). Определение ASCA и PAB является полезным дополнением в процессе диагностики болезни Крона. Однако результаты этих серологических тестов сами по себе не могут служить основанием для постановки диагноза и должны рассматриваться в комплексе с результатами клинических, эндоскопических, лучевых методов обследования и гистологической оценки.
Литература
- Лапин С.В., Тотолян А.А. Иммунологическая лабораторная диагностика аутоиммунных заболеваний. — СПб.: Изд. «Человек». 2010:272.
- Conrad K., Schlosler W., Hiepe F., Fitzler M.J. Autoantibodies in Organ Specific Autoimmune Diseases: A Diagnostic Reference. Pabst Science Publishers. — Dresden. 2011;8.
- Kuna A.Т. Serological markers of inflammatory bowel disease. Biochem Medica. 2013;23:28-42.
- Инструкции к набору реагентов.
Источник
Метод определения
Энзиматический колориметрический.
Исследуемый материал
Сыворотка крови
Фермент, катализирующий гидролиз триглицеридов.
В тонком кишечнике липаза отвечает за расщепление нейтральных жиров — триглицеридов — сложных эфиров глицерола и высших карбоновых кислот. Уровни липазы в сыворотке не имеют достоверных различий у мужчин и женщин. При воспалении поджелудочной железы этот фермент попадает в кровяное русло. После острого панкреатита активность липазы в сыворотке возрастает через 4 — 8 часов, достигая пика через 24 часа, и снижается через 8 — 14 дней.
Определение липазы при панкреатитах имеет более высокую клиническую чувствительность и специфичность, чем исследование амилазы. При эпидемическом паротите уровень липазы остаётся нормальным, если в процесс не вовлечена поджелудочная железа. Одновременное определение этих двух ферментов позволяет диагностировать поражение поджелудочной железы с точностью до 98% случаев.
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя.
Острый панкреатит.
Перфоративная язва желудка.
Хронический панкреатит.
Острый холецистит.
Тонкокишечня непроходимость.
Острая и хроническая почечная недостаточность.
Алкоголизм.
Диабетический кетоацидоз.
Цирроз печени.
Трансплантация органов.
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в Независимой лаборатории ИНВИТРО: Ед/л.
Референсные значения: 8 — 78 Ед/л.
Повышение уровня липазы:
острый панкреатит (повышенная активность фермента сохраняется в течение 3 — 7 дней после развития воспаления);
новообразования поджелудочной железы;
хронические болезни желчного пузыря;
желчная колика, внутрипечёночный холестаз;
перфорация полого внутреннего органа;
странгуляция или инфаркт кишечника;
киста или псевдокиста поджелудочной железы;
перитонит;
заболевания, сопровождающиеся нарушением обмена веществ, в особенности липидов: ожирение, сахарный диабет, подагра;
приём некоторых лекарственных средств: гепарина, наркотических анальгетиков, барбитуратов и других средств, вызывающих спазм сфинктера Одди, индометацина;
эпидемический паротит при одновременном поражении поджелудочной железы.
Понижение уровня липазы:
онкологические заболевания (кроме карциномы поджелудочной железы);
избыток триглицеридов (при неправильном питании или наследственных гиперлипидемиях).
Источник